Sénologie
Publié le 08 juil 2015Lecture 8 min
IRM mammaire : quelles indications ?
M.-H.CARACO, Centre d’imagerie médicale JURAS, Paris, Service de radiodiagnostic, Hôpital René Huguenin, Institut CURIE
L'IRM améliore la détection des tumeurs avec une sensibilité supérieure à 90 %, mais sa faible spécificité (70 à 85 %) nécessite des indications bien posées. Le dépistage systématique par IRM concerne les patientes à haut risque et sera annuel, couplé selon l’âge à une mammographie qui sera réalisée si possible au décours de l'IRM. Devant la détection de métastases, l'IRM sera indiquée à la recherche d’une localisation primitive. L'IRM sera d’un apport intéressant en cas d’image subtile à la mammographie, alors qu’en cas d’anomalie clinique, les indications sont très limitées. Dans le bilan d’extension, l'IRM n’est pas systématique en raison des faux positifs, mais est indiquée dans certaines situations (type histologique, clinique, terrain). Dans le suivi de cancer du sein, l'IRM est indiquée en cas de chimiothérapie néo-adjuvante, de suspicion de récidive et si terrain à risque. en cas de prothèses, l'IRM peut être intéressante à la recherche de rupture ou s’il existe une indication oncologique.
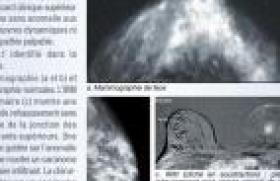
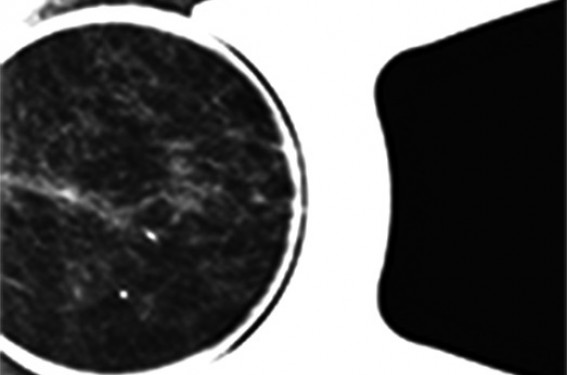
L’IRM mammaire a été introduite en 1985 et fait désormais partie intégrante de la prise en charge radiologique de la pathologie mammaire. C’est une imagerie de l’angio-genèse tumorale, améliorant donc la sensibilité de détection des tumeurs avec une sensibilité supérieure à 90 %. En revanche, sa faible spécificité (estimée entre 70 et 85 %) nécessite une bonne connaissance des indications de l’IRM mammaire pour éviter de compliquer la prise en charge des patientes(1). Les indications en dépistage Les indications reconnues concernent les patientes à haut risque Les mutations prouvées BRCA1, BRCA2 ou TP53 (Syndrome de Li-Fraumeni) (figure 1). Les patientes non testées ou avec un test non conclusif si le risque absolu est ≥ 20-25 %. Si antécédent de radiothérapie du manteau avant 30 ans pour maladie de Hodgkin. Les cancers radio-induits survenant dans un délai médian de 15 à 17 ans après le traitement : la surveillance IRM débutera 8 ans après la radiothérapie. Règles de bonne pratique L'IRM doit être réalisée tous les ans à partir de l’âge de 30 ans. On peut débuter le dépistage plus tôt en cas de mutation BRCA1 ou BRCA2 ou avec un antécédent familial avant 35 ans (au plus tôt à partir de 25 ans), voire à partir de 20 ans en cas de mutation TP 53. En effet, plusieurs études prospectives ont montré l’intérêt du dépistage annuel par IRM chez les femmes à risque élevé avec une diminution significative du taux de cancers de l’intervalle. Ce gain de détection a pour corollaire un taux de 15 à 20 % de suivis rapprochés par IRM en phase prévalente (1re vague de dépistage), diminuant de 50 % pour rester stable aux tours suivants. Il faut donc informer les patientes quant aux problèmes de faux positifs et de suivis rapprochés, en particulier la première année. Une mammographie sera réalisée de façon synchrone à l'IRM, si possible au décours de celle-ci pour limiter le nombre de clichés à réaliser, à la recherche de micro-calcifications et en cas d’anomalie à l’IRM ciblée sur le côté atteint. À quel âge commencer les mammographies ? La radiosensibilité des patientes mutées étant plus élevée que dans la population générale et augmentant d’autant qu’elles sont plus jeunes, l’enjeu est de déterminer l’âge adéquat pour démarrer les mammographies. – Chez les patientes mutées de moins de 30 ans, le risque de cancer radio-induit survient pour des doses beaucoup plus faibles que pour les patientes non mutées. Cette radiosensibilité élevée est liée aux mutations sur le gène BRCA1 ou BRCA2. – Avant 30 ans, le risque de cancer radio-induit est supérieur au bénéfice attendu en termes de mortalité. La mammographie n’est donc pas recommandée avant 30 ans et la surveillance doit reposer sur l’IRM seule. – Entre 30 et 34 ans, les études radio-biologiques ont montré que deux incidences rapprochées à la dose de 2 mGy (2 + 2 mGy) augmentent le risque de cassure d’ADN, la 2e exposition majorant le risque de réparation « fautive ». Le compromis est donc de ne réaliser qu’une seule incidence par sein à la recherche essentiellement d’un foyer de micro-calcifications (CCIS) (tableau). Place de l’échographie – Si l’IRM ne montre pas de rehaussement, l’échographie ne sera pas nécessaire. – À l’inverse, en cas de rehaussement à l’IRM, l’échographie pourra ensuite être ciblée. En cas de mastectomie prophylactique, l’IRM sera à réaliser dans les 3 mois précédant la chirurgie (figures 1a et 1b). Non-indications de l'IRM Antécédent de cancer invasif ou de carcinome in situ. Antécédent de lésion à risque histologique (hyperplasie canalaire atypique, carcinome lobulaire in situ). Les seins denses à la mammographie, en l’absence d’autre facteur de risque associé, ne constituent pas une indication actuelle de l’IRM. Les indications en détection L’IRM est indiquée en cas de découverte de métastases (surtout ganglionnaires) avec une imagerie conventionnelle négative, à la recherche d’une localisation primitive (figures 2a et 2b). Les indications en caractérisation lésionnelle En cas d’image subtile à la mammographie En cas d’images à type de distorsion architecturale ou d’asymétrie focale de densité, de localisation difficile car vues sur une seule incidence, sans corrélation échographique, l’IRM est une aide précieuse en permettant d’affirmer la réalité de la lésion et de préciser sa topographie. Ce bilan guidera une échographie de second look à la recherche d’une cible pour des prélèvements biopsiques (figure 3). En cas d’anomalie clinique, les indications d'IRM sont très limitées Seins inflammatoires(2) L’IRM n’est pas indiquée en 1re intention car le diagnostic différentiel entre mastite et cancer inflammatoire y est très difficile. Elle ne sera réalisée qu’en 2e intention s’il persiste un doute après le traitement médical. Écoulement mamelonnaire(3) L’IRM peut être utile en cas d’échec ou de refus de la galactographie. Mais il s’agit d’une prescription au cas par cas, en cours d’évaluation (figure 4). Masse palpable cliniquement suspecte(4) En cas de discordance avec un bilan conventionnel négatif (y compris prélèvement), l’IRM sera d’un apport intéressant avec sa sensibilité élevée. On rappelle cependant la possibilité de faux négatifs en IRM (en cas de carcinome in situ ou de carcinome lobulaire infiltrant), pouvant amener à un avis chirurgical avec biopsie chirurgicale en dernier recours devant un examen clinique péjoratif. Indications en bilan d’extension Il n’y a pas actuellement d’indication retenue dans les conditions standard pour une IRM systématique, en raison des nombreux faux positifs qui risquent de retarder la prise en charge thérapeutique. En effet, les faux positifs sont un problème fréquent, retrouvés dans 17 % dans le sein atteint. C’est un problème d’autant plus important que la 2e lésion trouvée siège à distance de la lésion princeps (> 5 cm) ou dans le sein controlatéral, car se pose alors le problème de la prise en charge. Il faut garder à l’esprit que tout rehaussement surnuméraire n’est pas forcément un cancer et qu’il faut une preuve histologique. Il faut donc se donner les moyens pour biopsier les lésions surnuméraires détectées en IRM. Une IRM est indiquée dans les cas suivants – cancer lobulaire invasif, – cancer sur un terrain avec haut risque de cancer du sein ≥ 20 à 30 %, – discordance d’au moins 1 cm en taille entre la mammographie et l’échographie, – radiothérapie partielle programmée, – chimiothérapie néoadjuvante programmée, – patiente jeune, de moins de 40 ans, – maladie de Paget du mamelon (figure 5)(5). Indication de suivi du cancer du sein (figure 6 a, b, c) En cas de chimiothérapie néo-adjuvante : – avant le début du traitement ; – après la chimiothérapie (dans le mois qui précède la chirurgie) : indication non systématique,dépendant de l’imagerie standard et du résultat de l’IRM initiale. Diagnostic différentiel entre récidive et cicatrice : – si la biopsie est difficile ; – en revanche, l’IRM n’est pas indiquée si une biopsie est possible. En cas de mastectomie, avec suspicion de récidive au niveau de la paroi thoracique. En cas de terrain à risque, il y aura un suivi annuel IRM identique à celui du dépistage. Indications de suivi de prothèse Recherche de rupture En cas de suspicion clinique après une imagerie conventionnelle, l’IRM évalue le type de rupture intra- ou extracapsulaire (figure 7). Indications oncologiques En cas de terrain à risque ou de doute diagnostique sur une lésion si la biopsie est techniquement difficile. Conclusion L’IRM est un apport très intéressant à condition que ses indications soient bien posées. Son interprétation ne doit pas être isolée, mais faire la synthèse des données cliniques et du bilan standard en donnant un classement final ACR. Les lésions IRM additionnelles (25 % des cas) découvertes ne doivent pas retarder la prise en charge des patientes et doivent bénéficier si nécessaire de gestes interventionnels sous IRM, si l’échographie ciblée de second look est négative.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :