Publié le 30 avr 2025Lecture 5 min
Traitement chirurgical de l’endomètre fin
Élodie DEBRAS, CHU de Bicêtre, AP‐HP, DMU2, Le Kremlin‐Bicêtre Université Paris‐Saclay, UVSQ, INRAE, BREED, Jouy‐en‐Josas
Un endomètre fin, considéré comme inférieur à 7 mm en phase d’implantation, est une pathologie rare fréquemment associée à des échecs d’implantation chez les patentes suivies en AMP. Sa prise en charge optimale – encore non codifiée – suscite des questionnements. Scratching à la pipelle, métroplastie d’agrandissement par hystéroscopie, les techniques chirurgicales proposées en seconde intention suscitent un intérêt croissant bien que les preuves scientifiques demeurent limitées. Quelle place leur accorder ? Quand les envisager ?
Si la définition de l’endomètre fin ne fait pas l’objet d’un consensus scientifique, il est habituel de considérer un endomètre fin lorsqu’il est inférieur à 7 mm en phase d’implantation(1). Il s’agit d’une pathologie rare, dont l’incidence serait d’environ 1,5 à 2 % de la population des patentes infertiles. Cependant, l’endomètre fin serait responsable d’échecs d’implantation chez les patentes prises en charge en assistance médicale à la procréation (AMP)(2). Les utérus dysmorphiques et notamment les utérus en T (classification U1A de l’ESHRE)(3), qui correspondent à 4 % des malformations utérines, associent de manière quasi constante un endomètre fin. L’endomètre fin reste donc une problématique fréquemment rencontrée en infertilité, dont la prise en charge n’est pas codifiée. Le traitement chirurgical n’est évoqué qu’en seconde intention, en cas d’échec des traitements médicaux et/ou d’échec d’implantation d’au moins deux blastocystes de bonne qualité.
Le scratching à la pipelle
À la suite d’une étude de Barash et coll. de 2003(4) retrouvant une amélioration des taux d’implantations embryonnaires, de grossesses et de naissances vivantes après biopsies utérines chez des patientes prise en charge en AMP, de nombreuses polémiques sur le sujet ont vu le jour(5). Les études ayant montré l’efficacité de cette technique sont limitées par plusieurs biais : une technique à l’aveugle, opérateur dépendant, une majorité d’études à faibles effectifs avec de nombreux biais. Les études les plus robustes sur le sujet n’ont pas permis de mettre en évidence d’amélioration du taux de naissances vivantes(6,7), alors que la dernière méta‐analyse sur le sujet retrouve une amélioration tout juste significative(8). Aujourd’hui cette technique n’est pas recommandée et encore moins indiquée de manière systématique avant une fécondation in vitro.
Métroplastie d’agrandissement par hystéroscopie
Si le scratching à la pipelle est réalisé à l’aveugle, sans protocole, la technique du scratching hystéroscopique est plus codifiée et permet une visualisation directe et une reproductibilité du geste. Le geste chirurgical est calqué sur celui de la métroplastie d’agrandissement utilisé dans le traitement chirurgical de l’utérus en T (U1A).
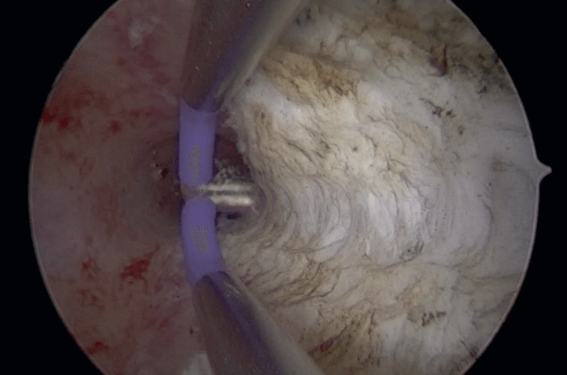
Ce geste est réalisé en hystéroscopie opératoire sous anesthésie générale. L’hystéroscope utilisé est un mini‐résecteur, muni d’un couteau bipolaire (figure 1). L’intervention est réalisée sous haute pression afin de distendre la cavité (120‐140 mmHg).
Figure 1. Métroplastie d’agrandissement par hystéroscopie.
Le couteau est placé perpendiculairement à la paroi latérale de l’utérus afin de réaliser des travées latérales. La pointe du couteau mesurant 2 mm est enfoncée entièrement et plusieurs passages sont parfois nécessaires en fonction de la mesure échographique préopératoire des parois latérales myométriales. Deux travées (à 3 heures en latéral gauche et 9 heures en latéral droit) ou quatre travées (à 2 heures et 4 heures en latéral gauche et à 8 heures et 10 heures en latéral droit) en cas de mauvaise distension utérine sont réalisées. En fin d’intervention, en se plaçant à l’isthme utérin, les deux ostiums tubaires doivent être visibles. Les complications de ce geste sont minimes, et l’utérus n’est pas à considérer comme cicatriciel.
• Résultats sur utérus en T
La définition de l’utérus en T – ou U1A selon la classification de l’ESHRE – est donnée par un consensus d’experts(9). Il est défini par trois critères (figure 2) qui doivent être associés et sont :
– un angle de l’indentation latérale ≤ 130° ;
– une profondeur de l’indentation latérale ≥ 7 mm ;
– un angle T ≤ 40°.
Figure 2. Définition de l’utérus en T ou U1A(9).
Selon les recommandations françaises du Collège national des gynécologues(10) (R28.4) : « Chez la femme infertile, il n’est probablement pas recommandé de proposer systématiquement en première intention une plastie d’agrandissement des utérus en T (utérus U1). » Néanmoins, cela reste une option à proposer en cas d’échec d’AMP, d’implantation ou de fausses couches précoces à répétition. Les études observationnelles sur le sujet retrouvent des taux de grossesses entre 73 et 83 % et des taux de naissances vivantes entre 63 et 80 % après chirurgie(11). Une étude récente française(12) retrouvait un taux de naissances vivantes plus faible de l’ordre de 27,9 % à 18 mois et de 53,5 % à 4,5 ans, mais il s’agissait d’une population de patientes nullipares infertiles avec une moyenne d’infertilité préalable longue de 5,2 +/‐ 2,4 ans. Il est également à garder en mémoire que ces patientes avec utérus malformé présentent un surrisque d’incompétence cervicale et qu’il faut prévoir, en cas de grossesse, une surveillance du col entre 14 et 24 semaines d’aménorrhées afin de réaliser un cerclage si modifications cervicales à l’échographie.
• Résultats sur l’endomètre fin sans malformation utérine
Il s’agit d’une situation rare pour laquelle les données sont donc peu nombreuses dans la littérature avec de faibles niveaux de preuve. Il n’est donc pas recommandé d’effectuer en première intention une métroplastie d’agrandissement en cas d’endomètre fin chez la patiente infertile. Cependant, il peut se discuter en cas d’échec d’AMP, d’implantation ou de fausses couches précoces à répétition. Une étude en cours de publication sur 7 ans, multicentrique, incluait 145 patentes avec endomètre fin, dont 54 n’avaient pas de malformation utérine. Dans ce sous‐groupe d’utérus fin isolé, le taux de grossesses après métroplastie par hystéroscopie était de 51,8 % et le taux de naissances vivantes de 42,6 %, avec un délai moyen de conception de 1,2 an, dont une parte étaient spontanées (étude soumise pour publication).
En conclusion
L’endomètre fin est souvent associé à une malformation utérine de type utérus en T. La métroplastie hystéroscopique en cas d’endomètre fin n’est pas recommandée en première intention. Cependant, en cas d’échec d’AMP, d’implantation ou de fausses couches précoces à répétition, cette chirurgie semble améliorer les taux de grossesses et de naissances, même si les études sont peu nombreuses et les niveaux de preuve faibles. Seul un essai thérapeutique randomisé suffisamment puissant permettrait de confirmer l’intérêt du traitement chirurgical par une plastie d’agrandissement.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :