Publié le 12 déc 2012Lecture 12 min
Complications des bandelettes sous-urétrales
J.-F. HERMIEU, Service d’urologie, CHU Bichat, Paris
La mise en place d’une bandelette sous-urétrale est actuellement, en France et en Europe, le traitement chirurgical de référence de l’incontinence urinaire d’effort féminine par hypermobilité urétrale. Si cette technique permet de guérir de manière durable 9 patientes sur 10, elle peut aussi être à l’origine de complications : complications opératoires ou postopératoires immédiates, complications fonctionnelles à moyen ou long terme, complications liées à la bandelette. Le respect de bonnes indications et d’une technique chirurgicale rigoureuse permet de prévenir la majorité des complications. Lorsqu’une complication sur vient, il faut d’abord la reconnaître et en faire le bilan complet avant de la prendre en charge. Dans tous les cas, une information loyale de la patiente est nécessaire.
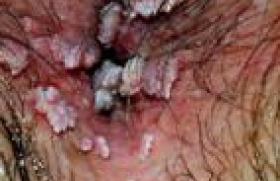
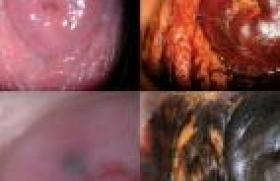
Comme toute technique chirurgicale, cette intervention peut être à l’origine de complications qu’il convient de prévenir et, si besoin, reconnaître et prendre en charge. Complications opératoires et postopératoires immédiates Les lésions vésicales et les perforations vésicales Elles sont possibles lors de la mise en place de bandelettes par voie rétropubienne. Leur fréquence a beaucoup diminué au fur et à mesure de l’expérience des opérateurs. Elles sont liées à l’embrochage de la face antérieure de la vessie ou du col vésical par l’alène. Elles sont suspectées devant un écoulement d’urine par les voies de pénétration de l’alène ou devant des urines sanglantes. Elles n’ont aucune conséquence si elles sont reconnues pendant l’intervention. En cas de plaie vésicale, il convient simplement de retirer la bandelette et de refaire un nouveau passage en bonne position. Un drainage des urines de 48 heures est en général conseillé, le temps que la plaie cicatrise. Leur relative fréquence impose de réaliser systématiquement, lors de la pose d’une bandelette par voie rétropubienne, un contrôle cystoscopique peropératoire. Pour des raisons anatomiques évidentes, la plaie vésicale est plus rare, mais néanmoins possible par voie transobturatrice. Elle est prévenue par une technique de pose rigoureuse avec une orientation de la bandelette lui permettant de rester toujours sous le plan des releveurs de l’anus. Les lésions urétrales Elles sont rares et liées, en général, à une faute technique. La plaie urétrale peropératoire amène à renoncer temporairement à la pose de la bandelette sous-urétrale, en raison du risque élevé d’érosion secondaire. Les complications hémorragiques Des plaies vasculaires, épigastriques, iliaques externes ou fémorales ont été décrites de manière exceptionnelle, lors de la pose de bandelettes par voie rétropubienne. Elles sont liées à une mauvaise installation des patientes sur la table d’opération et/ou à un trajet trop latéral de l’alène. Des hématomes de l’espace de Retzius ont aussi été rarement décrits lors de la pose de bandelettes par voie rétropubienne. Ils ont peu de conséquences cliniques. Le recours à une transfusion, à une embolisation, voire à une laparotomie d'hémostase, est tout à fait exceptionnel. La voie transobturatrice a exceptionnellement donné lieu à des hématomes dans la région des muscles obturateurs, dont l’évolution a été spontanément favorable. Les plaies intestinales Elles sont extrêmement rares. Elles ne s’observent que par voie rétropubienne. Elles sont secondaires à des adhérences intestinales rétropubiennes, chez des patientes déjà opérées, ou à une mauvaise orientation de l’alène. Elles sont de conséquences redoutables, surtout si le diagnostic est posé tardivement. Le recours à la voie transobturatrice, évitant la cavité abdominale, a fait aujourd’hui quasiment disparaître cette complication. La rétention aiguë d’urine La rétention aiguë d’urine postopératoire est assez rare, un peu plus fréquente par voie rétropubienne qui semble être une voie plus dysuriante en raison de l’orientation verticale de la bandelette. Elle peut être la conséquence d’une bandelette trop tendue, obstructive, ou d’une hypocontractilité vésicale. Si une faute technique est suspectée (bandelette trop serrée), une reprise chirurgicale précoce, avant que les phénomènes de cicatrisation fixent la bandelette, est recommandée. Elle consiste à reprendre l’incision vaginale pour détendre la bandelette. À l’inverse, si un trouble préexistant de la contractilité vésicale est suspecté, le recours temporaire à l’autosondage est conseillé, le temps qu’un nouvel équilibre vésico-sphinctérien soit retrouvé. Complications fonctionnelles à moyen et long termes Dysurie postopératoire La dysurie postopératoire concernerait 1 à 15 % des patientes. Elle serait plus fréquente avec les bandelettes rétropubiennes. Comme pour la rétention aiguë d’urine, deux mécanismes physiopathologiques sont possibles : bandelette trop serrée à l’origine d’une obstruction ou trouble de la contractilité vésicale. La dysurie postopératoire nécessite la pratique d’un certain nombre d’examens : – bilan urodynamique recherchant une obstruction, une hypocontractilité vésicale, une hyperactivité détrusorienne ; – endoscopie urétro-vésicale, permettant d’éliminer une érosion vésicale ou urétrale, par la bandelette ; – éventuellement urétrocystographie ascendante et mictionnelle ou échographie introïtale. Une réintervention doit être décidée, lorsque la dysurie est très gênante, qu’elle s’associe à des signes irritatifs vésicaux, à des infections urinaires récidivantes. Le traitement le plus efficace est la section de la bandelette, avec résection du fragment de bandelette sous-urétrale. Cette intervention lève de manière constante l’obstruction, mais fait réapparaître une fois sur trois l’incontinence urinaire à l’effort, ce dont la patiente doit être prévenue. Récidive de l’incontinence urinaire Dix à 25 % des patientes opérées présenteront une récidive d’incontinence après mise en place d’une bandelette sousurétrale. Cette récidive peut se faire sous la forme d’une incontinence par urgenturie ou par incontinence à l’effort. Urgenturies avec ou sans fuites Elles concernent en moyenne 15 % des patientes, et seraient plus fréquentes avec la voie rétropubienne. Les mécanismes en cause peuvent être : – une épine irritative locale (infection urinaire, érosion urétrale ou vésicale) ; – une obstruction (bandelette trop serrée, prolapsus sousestimé) ; – l’aggravation d’une hyperactivité vésicale préexistante. Le bilan clinique est essentiel (recherche d’érosion, de prolapsus génital, épreuve de toux avec manoeuvre de soutènement de l’urètre, calibrage de l’urètre aux dilatateurs à boule) complété : – d’une exploration urodynamique étudiant l’équilibre vésicosphinctérien, – d’une échographie vésicale (appréciant le contenu, la paroi vésicale et mesurant le résidu post-mictionnel) avec éventuellement une échographie introïtale précisant la position de la bandelette, – d’un examen cytobactériologique des urines, – d’une fibroscopie vésicale (à la recherche d’une érosion vésicale ou urétrale). Si une obstruction est identifiée, il faut la traiter en priorité. S’il s’agit de fuites par urgenturie sans obstacle, un traitement anticholinergique est habituellement proposé. En cas d’échec, la prise en charge n’est pas standardisée. Certains auteurs proposeront la section de la bandelette, pour se retrouver dans la situation de départ. D’autres proposeront une neuromodulation sacrée, voire des injections détrusoriennes de toxine botulique, bien que ce produit n’ait pas l’autorisation de mise sur le marché aujourd’hui, dans cette indication. Incontinence urinaire d’effort Elle peut correspondre à plusieurs mécanismes : – bandelette non efficace car mal positionnée (en général trop distalement) ou posée de manière trop lâche, – bandelette posée sur un urètre fixé ou figé, – bandelette posée chez une patiente ayant une insuffisance sphinctérienne. Le bilan clinique est également fondamental, l’élément clef étant de rechercher la persistance ou non d’une hypermobilité urétrale et la positivité ou non de la manoeuvre de soutènement de l’urètre. Un bilan urodynamique, une échographie, un examen cytobactériologique des urines et une fibroscopie urétrovésicale compléteront utilement ce bilan. S’il persiste à l’examen clinique, une hypermobilité urétrale, il est licite de proposer la mise en place d’une bandelette itérative. Si les pressions sphinctériennes sont basses, le recours à une voie d’abord rétropubienne paraît plus efficace qu’une voie transobturatrice. Si l’examen clinique révèle un urètre fixé, avec des manoeuvres de soutènement de l’urètre négatives et des pressions urétrales effondrées, la pose d’une nouvelle bandelette sera vraisemblablement un échec. Le sphincter artificiel sera une solution très efficace dans cette situation, mais avec les contraintes liées à ce matériel. Développés de manière plus récente, les ballonnets Pro ACT, positionnés de chaque côté du col vésical et de l’urètre proximal, représentent une alternative possible. Ils pourront améliorer l’incontinence de ces patientes au prix d’une intervention plus simple. Leur efficacité semble réduite pour les incontinences majeures. Le recul est néanmoins nécessaire pour valider cette option. Douleurs Des douleurs aiguës ou chroniques ont été décrites après mise en place de bandelettes sous-urétrales, qu’il s’agisse de bandelettes posées par voie rétropubienne ou par voie transobturatrice. Ces douleurs sont, en règle générale, régressives, en quelques heures ou quelques jours. Il semble que la voie transobturatrice de dedans en dehors, soit le plus fréquemment à l’origine de phénomènes douloureux, en particulier au niveau de la racine des cuisses. Des douleurs persistantes, parfois très gênantes, peuvent être le témoin d’un conflit entre la bandelette sous-urétrale et un rameau nerveux (nerf obturateur, nerf ilio-inguinal…). La prescription d’antalgiques classiques, d’anti-inflammatoires, est une première étape. En cas d’échec, on peut avoir recours à des infiltrations de produits anesthésiques locaux, associés à des corticoïdes. La persistance de douleurs invalidantes peut amener à discuter une réintervention pour retirer les fragments prothétiques en cause. Complications liées à la bandelette Érosions vésicales Des érosions vésicales à distance de l’intervention ont été décrites. Il s’agit le plus souvent d’un passage peropératoire méconnu, éventuellement d’une migration, ou d’une ulcération consécutive à un passage sous-muqueux ou détrusorien de la bandelette. Le diagnostic est suspecté devant des hématuries, des douleurs, des signes irritatifs vésicaux ou des infections urinaires récidivantes. La cystoscopie permet alors de visualiser la prothèse intravésicale. L’ablation de la bandelette est impérative par voie laparoscopique et endoscopique combinées, éventuellement par voie chirurgicale classique. Érosions urétrales Des érosions urétrales à distance de l’intervention ont été décrites. Il peut s’agir d’un passage peropératoire méconnu ou d’une érosion consécutive à une bandelette trop tendue. Elles se révèlent par des saignements, des infections urinaires récidivantes, des douleurs, de la dysurie ou des signes irritatifs vésicaux. Le diagnostic est fait par une endoscopie urétro-vésicale. L’ablation de la bandelette est impérative. L’ablation se fait par abord chirurgical, emportant le fragment de bandelette puis réparant l’urètre. Érosions et expositions vaginales prothétiques Trois mécanismes, éventuellement associés, peuvent être à l’origine d’érosions ou d’expositions vaginales. Origine liée au matériau de la bandelette Cette cause a aujourd’hui quasiment disparu après avoir identifié que le polypropylène monofilament tricoté était le seul matériel utilisable permettant une bonne intégration tissulaire de la bandelette. C’est aujourd’hui le seul matériau à utiliser. Origine liée à la patiente (atrophie vulvo-vaginale, radiothérapie pelvienne, antécédent de chirurgie vaginale ou urétrale, reprise trop précoce des rapports sexuels). Origine iatrogène (asepsie peropératoire insuffisante, dissection vaginale trop superficielle, récessus vaginal antérieur profond insuffisamment disséqué, mauvaise suture vaginale). Ces érosions vaginales se manifestent par des écoulements vaginaux purulents ou sanglants, des douleurs vaginales, une dyspareunie. Parfois, c’est le partenaire sexuel, qui décrit une sensation vaginale anormale. L’examen clinique permet alors d’identifier l’exposition prothétique. L’examen doit être très minutieux, car l’érosion peut être minime et se cacher dans un repli vaginal. La nature de la bandelette en cause et le type du matériau prothétique permettent de définir l’attitude thérapeutique. S’il s’agit de polypropylène monofilament tricoté non infecté, on peut réaliser un avivement des bords, avec lambeau vaginal de couverture. Dans les formes plus étendues, on peut réaliser une excision partielle de la bandelette, avec un lambeau vaginal de couverture. Lorsqu’il s’agit d’un matériau autre que le polypropylène monofilament, ou que le matériau est infecté, il convient de réaliser l’excision de la bandelette la plus complète possible, avec drainage et mise à plat. Une prise en charge rapide est nécessaire afin d’éviter le risque de cellulites extensives du petit bassin décrites à plusieurs reprises dans la littérature et de conséquences redoutables. Conclusion Si l’utilisation des bandelettes sous-urétrales a permis de révolutionner la prise en charge chirurgicale de l’incontinence urinaire d’effort féminine, il convient de respecter de bonnes indications, une technique opératoire rigoureuse et une surveillance sérieuse des suites opératoires à moyen, à court, mais aussi à long terme, en raison de la mise en place d’un matériau prothétique. En cas de complication ou d’échec, un bilan exhaustif est nécessaire, avant de proposer une prise en charge. Dans tous les cas, une information complète de la patiente est nécessaire pour limiter le risque de réclamation pour cette chirurgie fonctionnelle présentée comme totalement mini-invasive.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :