Publié le 05 mai 2017Lecture 11 min
Corrélations radio-histologiques et repérages des carcinomes canalaires in situ
Aurélie JALAGUIER-COUDRAY*, Jeanne THOMASSIN-PIANA**, Béatrice DELARBRE*, Rim VILLARD-MAHJOUB* - *Imagerie de la Femme, Institut Paoli-Calmettes, Marseille ; **Anatomopathologie, Institut Paoli-Calmettes, Marseille
Le carcinome canalaire in situ (CCIS) correspond à une prolifération maligne des cellules épithéliales au sein des canaux, sans franchissement de la membrane basale. En imagerie, la présentation du CCIS est variable.
Majoritairement, il s’agit d’un foyer de calcifications (80 %), dont l’aspect dépend de leur mode de fabrication. Les calcifications de CCIS peuvent être d’origine nécrotique. Les cellules tumorales se nécrosent et le matériel nécrotique intraluminal se calcifie (figure 1).
En mammographie, les calcifications de nécrose tumorale moulent les canaux ; c’est pourquoi en mammographie, ces calcifications sont vermiculaires, classées ACR5 (figure 2)(1,2). Les calcifications de CCIS peuvent être aussi d’origine sécrétoire. Les cellules tumorales de CCIS prolifèrent en intracanalaire et forment des néo-lumières. Ces cellules tumorales sécrètent des substances qui se calcifient secondairement (figure 3).
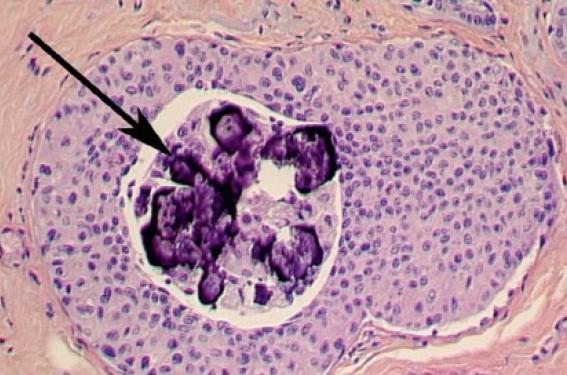
Figure 1. Coupes histologiques en coloration HPS (A et B) mettant en évidence des canaux sièges d’une prolifération cellulaire atypique comportant au centre de la nécrose en partie calcifiée (flèche).
Figure 2. Cliché agrandi de profil montrant la présence d’une plage de calcifications vermiculaires, de disposition segmentaire, classé ACR5.
Figure 3. Coupes histologiques en coloration HPS (A et B) mettant en évidence des canaux sièges d’une prolifération cellulaire atypique d’architecture cribriforme comportant des calcifications sécrétoires (flèche).
Imagerie des calcifications
En mammographie
Les calcifications secondaires à du CCIS sécrétant sont moins caractéristiques(3). Elles peuvent être irrégulières, poussiéreuses ou ponctiformes, nombreuses (figure 4). La morphologie de ces calcifications n’est pas pathognomonique de CCIS. Les calcifications irrégulières, poussiéreuses ou ponctiformes peuvent aussi être retrouvées dans des lésions bénignes de type métaplasie cylindrocubique, métaplasie apocrine ou hyperplasie canalaire simple (figure 5). C’est pourquoi, un foyer de calcifications de morphologie irrégulière, ou poussiéreuses ou ponctiformes nombreuses doit être classé ACR4.
Figure 4. Cliché agrandi de face montrant la présence d’un foyer de calcifications, irrégulières et poussiéreuses, classé ACR4.
Figure 5. A. Cliché agrandi de face montrant une plage de calcifications poussiéreuses, nombreuses. La macrobiopsie sous stéréotaxie retrouve des calcifications au sein de lésions de métaplasie cylindro-cubique. B. Cliché agrandi de profil montrant une plage de calcifications poussiéreuses, nombreuses. La macrobiopsie sous stéréotaxie retrouve des calcifications au sein de lésions de carcinome in situ de bas grade.
En mammographie, outre la morphologie des calcifications, c’est la disposition de ces calcifications qui doit être aussi notée. Lorsque le foyer ou la plage de calcifications a une orientation canalaire ou segmentaire, dirigée vers le mamelon, les calcifications sont classées ACR5, car elles évoquent un ou des canaux atteints (figure 6). Le mode de propagation du CCIS dans les canaux dépend du grade histologique. Classiquement, le CCIS a tendance à se propager dans les canaux en direction du mamelon. Le CCIS haut grade se propage dans les canaux sans laisser d’intervalles de canaux sains, alors que le CCIS de bas grade se propage dans les canaux en laissant des intervalles de canaux sains (de 5 à 10 mm)(4). Par ailleurs, le CCIS peut se propager aux lobules et entraîner une dilatation des lobules. Les sécrétions mammaires normales stagnent au sein de ces lobules dilatés ; il en résulte la formation de calcifications bénignes. Il est donc possible d’avoir des calcifications de CCIS associées à des calcifications bénignes (figure 7). C’est pourquoi, devant une plage étendue de calcifications, avant d’élargir la tumorectomie ou de réaliser une mastectomie, il est donc majeur de réaliser deux prélèvements par macrobiopsie à distance pour s’assurer que l’ensemble des calcifications correspond à du CCIS.
Figure 6. Clichés mammographiques de profil (A) et agrandi de face (B) montrant une large plage de calcifications de disposition segmentaire, orientée vers le mamelon.
Figure 7. Clichés agrandis de profil (A) et (B) montrant la présence de calcifications bénignes en « tasse à thé » (flèche courte) associées à une plage de calcifications irrégulières, nombreuses (flèche longue). Les résultats histologiques de macrobiopsie sous stéréotaxie sont en rapport avec du carcinome in situ de grade intermédiaire associés à de la métaplasie cylindro-cubique.
En résumé, les calcifications vermiculaires sont secondaires à la nécrose tumorale, classées ACR5 et elles correspondent à des lésions de CCIS de haut grade ou de grade intermédiaire. En revanche, les calcifications rondes, nombreuses, sont secondaires à la sécrétion tumorale dans les canaux et correspondent à des lésions de CCIS de bas grade(5).
En échographie
Une échographie doit systématiquement être réalisée en cas de foyer de calcifications classé ACR4 ou ACR5 étendu sur plus de 20 mm, à la recherche d’une composante infiltrante se traduisant par une masse (figure 8) (INCA 2015)(6).
Figure 8. Cliché mammographique de face sein gauche montrant une large plage de calcifications (A). Image échographique retrouvant une plage hypoéchogène atténuante (flèche) (B). Les résultats histologiques de la microbiopsie réalisée sous échographie concluent à un carcinome canalaire infiltrant associé à du carcinome in situ de haut grade.
Macrobiopsie sous guidage radiographique
En l’absence de cible échographique, une macrobiopsie sous guidage radiographique, encore appelée guidage stéréotaxique, doit être réalisée (SOR 2005, INCA 2015). Le calibre de l’aiguille utilisée varie entre 7 et 11 Gauge. L’utilisation d’aiguilles de calibre suffisant permet de diminuer le taux de faux négatifs. En effet, pour un foyer de calcifications, le taux de faux négatifs pour une microbiopsie est de 3-5 %, alors que pour une macrobiopsie, il est inférieur à 0,5 %. La macrobiopsie sous stéréotaxie doit comporter au minimum 6 prélèvements pour une aiguille de calibre 7-8 Gauge et 12 prélèvements pour une aiguille de calibre 10-11 Gauge. Des radiographies des prélèvements doivent être systématiquement réalisées et communiquées à l’anatomopathologiste (figure 9).
En cas d’exérèse totale ou subtotale, un clip doit systématiquement être mis en place en fin de procédure de macrobiopsie (INCA 2015). Deux clichés mammographiques de contrôle doivent être réalisés pour vérifier :
– le ciblage correct ;
– la présence ou non de calcifications résiduelles ;
– la position du clip post-macrobiopsie.
Idéalement, pour éviter le déplacement de clip, ce contrôle mammographique face et profil doit être réalisé une semaine après la macrobiopsie.
Figure 9. Cliché de radiographie des prélèvements de macrobiopsie sous stéréotaxie montrant la présence de calcifications nombreuses.
À la réception des résultats histologiques
Le radiologue doit vérifier deux points essentiels :
– les radiographies des prélèvements et la mammographie de contrôle post-macrobiopsie. Le radiologue doit vérifier sur les radiographies des prélèvements qu’il existe bien des calcifications et qu’elles ont été prélevées en nombre suffisant pour être représentatives (figure 10) ;
– les résultats histologiques : le radiologue doit vérifier dans le compte-rendu histologique que l’anatomopathologiste mentionne bien l’existence de calcifications. Des radiographies des prélèvements doivent impérativement être communiquées aux pathologistes car ils doivent s’assurer que le nombre de calcifications vues en histologie est similaire aux calcifications vues sur les radiographies des prélèvements. En cas de calcifications moins nombreuses sur les lames histologiques que sur les radiographies des prélèvements, de nouvelles recoupes des blocs de paraffine doivent être réalisées (figure 11).
Figure 10. Cliché agrandi de face montrant la présence d’un foyer de calcifications de 5 mm, constitué de calcifications rondes, régulières (A). Radiographie des prélèvements montrant la présence de calcifications (B). Contrôle clip post-macrobiopsie montrant le bon positionnement du clip sur l’incidence de face, sans calcification résiduelle (C).
Figure 11. A. Cliché de radiographie des prélèvements montrant la présence de calcifications (flèche). B. Coupe histologique en coloration HPS retrouvant des calcifications dans des canaux en métaplasie apocrine (flèche). C. Coupe histologique en coloration HPS, après recoupes en série retrouvant une prolifération cellulaire atypique d’architecture cribriforme comportant des calcifications sécrétoires (flèches).
Autres présentations des CCIS
Masse en mammographie et échographie
Le CCIS peut également se présenter sous forme de masse en mammographie et échographie mammaire. Cette masse peut être associée à des calcifications et dans ce cas, la masse correspond à la composante infiltrante et les calcifications à la composante in situ (figure 12). Le CCIS peut également se présenter sous forme d’une masse isolée sans calcification associée (10 %). Ces masses isolées sans calcifications sont, la plupart du temps, découvertes en échographie (7,8). Elles sont non spécifiques, soit bien limitées et classées ACR3, soit aux contours lobulés et classées ACR4.
Figure 12. A. Cliché agrandi montrant une masse aux contours spiculés, associée en son centre à des calcifications nombreuses (flèche courte), irrégulières et en avant à des calcifications irrégulières et vermiculaires, de disposition segmentaire (flèche longue). B. Cliché échographique montrant une masse hypoéchogène, aux contours irréguliers (flèche) associée à des calcifications en son centre.
Le CCIS peut se développer sur une masse bénigne préexistante (figure 13). Une masse peut être aussi la résultante d’une fibrose ou d’une élastose en périphérie du canal atteint par du CCIS (figure 14). Devant une masse classée ACR4, une microbiopsie avec une aiguille de calibre 14 G doit être réalisée (INCA 2015).
Figure 13. Image échographique montrant une masse ovale, aux contours discrètement microlobulés (flèche).
Figure 14. A. Coupe histologique en coloration HPS mettant en évidence une fibrose concentrique en périphérie de lésions de carcinome intracanalaire (flèches). B. Image échographique montrant une masse aux contours microlobulés classée ACR4.
Pour les lésions de petite taille (< 10 mm), un clip doit être mis en place lors de la biopsie pour faciliter le repérage préopératoire. Il est important de noter que la taille n’est pas un facteur limitant pour réaliser une microbiopsie sous échographie ; en revanche, un clip doit être systématiquement mis en place afin de retrouver aisément la cible. Une macrobiopsie sous échographie n’est pas une indication pour les lésions de petite taille. Une macrobiopsie sous échographie sera réalisée en cas de lésion mixte (tissulaire et kystique), en cas de cible labile (notamment pour les distorsions) ou en cas d’échec de la première microbiopsie.
Distorsion architecturale en mammographie
Le CCIS peut aussi se présenter sous forme de distorsion archi tecturale en mammographie. Une distorsion architecturale est toujours classée ACR4 et doit bénéficier d’un prélèvement histologique, soit sous échographie s’il existe une traduction échographique, soit sous mammographie s’il existe uniquement une traduction mammographique. Le CCIS peut se développer sur des distorsions architecturales préexistantes comme la cicatrice radiaire ou l’adénose sclérosante (figure 15). Il peut aussi s’étendre dans les ligaments de Cooper, les épaissir(4) et donner un aspect stellaire(9).
Figure 15. Coupe histologique en coloration HPS mettant en évidence à faible grossissement des lésions d’adénose sclérosante. Coupe histologique en coloration HPS mettant en évidence des calcifications dans des lésions d’adénose sclérosante colonisée par du carcinome intracanalaire.
Repérage des calcifications
Lors du repérage préopératoire, le radiologue doit cibler toutes les calcifications malignes. La pose d’un harpon ou d’un fil repère en préopératoire, sous guidage mammographique ou échographique, reste la meilleure technique. Un fil ou plusieurs fils de repères peu vent être déposés en fonction de l’étendue des calcifications, afin de mieux délimiter la zonectomie. Un dessin à la peau de la disposition des calcifications peut également aider le chirurgien ; la patiente doit être en position chirurgicale (décubitus dorsal, bras à 90°). Le type de guidage pour le repérage est variable. Il est intéressant de toujours commencer par une échographie mammaire, car la zone de macrobiopsie peut être repérée grâce à la visualisation d’un petit hématome résiduel (figure 16).
Figure 16. Image échographique montrant un hématome post-macrobiopsie quadrant inféro-interne sein gauche. Clichés mammographiques de face (A), de profil (B) et de profil en agrandi (C) montrant le bon positionnement du repère au sein du foyer de calcifications résiduelles. Cliché de pièce opératoire montrant les calcifications (D) : le repère mamelonnaire est marqué par deux agrafes chirurgicales (E).
La visualisation du clip en échographie n’est pas toujours aisée et dépend du type de clip. En cas de visualisation de la zone de biopsie, le fil de repère peut être mis en place dans des conditions d’asepsie stricte et idéalement sous anesthésie locale. Le trajet doit être le plus court et le plus vertical possibles entre la peau de la patiente et la cible à atteindre. Le bon positionnement du fil doit être vérifié par une mammographie de contrôle de face et de profil. Il est important de réaliser une compression mammaire suffisante afin de ne pas masquer la présence de calcifications résiduelles (entre 7 et 10 kN). En effet, la faible compression gêne la visualisation des calcifications. En l’absence de traduction échographique, le repérage est réalisé sous guidage mammographique soit sur table dédiée de stéréotaxie, soit sur le mammographe. Là encore, il faut privilégier le trajet le zone à repérer. Néanmoins, étant donné que le guidage mammographique utilise une compression de face ou de profil, le trajet sera toujours moins direct que sous guidage échographique. Pour le repérage à l’aide du mammographe, la patiente peut être installée en position assise ou en décubitus latéral. Le fil de repérage doit être positionné sur l’incidence, là où la distance entre la peau et la zone de biopsie est la plus courte. Après asepsie et anesthésie locale, le fil de repère est mis en place sur une incidence juste en regard de la zone à repérer et un contrôle sur une incidence à 90° est réalisé (exemple : fil de repère mis en place sur l’incidence de profil et contrôle sur l’incidence de face). Le radiologue doit alors ajuster la position du fil de repère avant de le larguer dans le sein. Deux clichés mammographiques de contrôle de face et de profil sont réalisés montrant le bon positionnement du repère. Un marquage cutané à la peau peut aussi compléter le repérage mammographique. Il se fait en position chirurgicale sous contrôle échographique. Le radiologue localise l’extrémité du fil de repère et marque sa projection à la peau. La projection à la peau des calcifications peut être également réalisée. En présence d’une plage de calcifications étendues avec preuve histologique de CCIS, un double repérage sera réalisé (figure 17).
Figure 17. Clichés mammographiques de face (A) et de profil (B) montrant le bon positionnement de deux fils de repères délimitant la plage de calcifications.
En résumé
Le CCIS a plusieurs modes de présentation en imagerie. Le CCIS de bas grade peut avoir la même présentation que des lésions bénignes ; la mise en évidence d’un foyer de calcifications irrégulières, poussiéreuses ou ponctiformes ou d’une masse aux contours non circonscrits doit faire classer le bilan sénologique en ACR4 et une biopsie doit être systématiquement réalisée.
Le CCIS peut également s’associer à des calcifications bénignes. Il est donc important de réaliser des biopsies complémentaires (deux sites de biopsies distants) afin de mieux échantillonner l’étendue des calcifications avant de proposer à la patiente une exérèse plus large (mastectomie ou tumorectomie élargie).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





