Publié le 11 avr 2007Lecture 9 min
Tumeurs phyllodes du sein. Diagnostic radiologique, histologique, traitement
P. BENILLOUCHE*, L. ZERAT**, E. SEBBAN*** *CSE. Imagerie médicale numérique, Paris **Laboratoire Lavergne, Paris ***Institut du sein Henri Hartmann, Neuilly/Seine
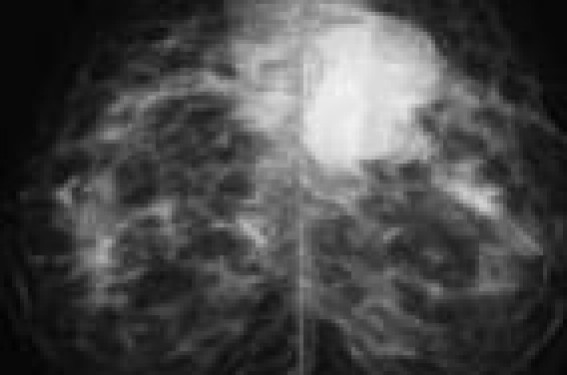
Les tumeurs phyllodes sont rares, il faut y penser devant un nodule tissulaire en accroissement rapide. L’imagerie n’est pas spécifique. Les microbiopsies écho-guidées permettent de poser un diagnostic histologique préopératoire.
Les tumeurs phyllodes, comme les adénofibromes, sont des tumeurs fibro-épithéliales, c’est-à-dire des tumeurs à double prolifération à la fois épithéliale glandulaire et conjonctive. C’est l’aspect histologique de la composante conjonctive qui va permettre de distinguer les tumeurs phyllodes bénignes (diagnostic différentiel avec l’adénofibrome), les tumeurs phyllodes malignes (sarcomes phyllodes) et les tumeurs phyllodes frontières (borderline). Ces tumeurs doivent donc faire l’objet d’un diagnostic préopératoire précis par microbiopsie dirigée pour histologie, afin de prévoir la bonne prise en charge chirurgicale. Nous verrons plus loin l’apport et les limites de l’interprétation histologique de la microbiopsie. Les tumeurs phyllodes représentent classiquement moins d’1 % de l’ensemble des tumeurs mammaires (0,3 à 1 % suivant les séries), et environ 2,5 % des tumeurs fibro-épithéliales. La fréquence semble en augmentation depuis que l’on biopsie plus fréquemment les adénofibromes. L’âge de survenue varie de 15 à 60 ans avec un âge moyen de 45 ans soit environ 20 ans plus tard que les adénofibromes. Le jeune âge est corrélé à un degré moindre de malignité. Les patientes touchées sont en majorité nulligestes. Les tumeurs phyllodes sont bilatérales dans 30 % des cas. Clinique La tumeur phyllode se présente sous la forme d’un nodule, ferme, d’accroissement rapide, dont le temps de doublement est souvent inférieur à 3 mois, polylobé, régulier, mobile quand il est de petite taille, adhérent aux plans musculaires lorsqu’il est volumineux ; le revêtement cutané parfois œdémateux est plus souvent aminci, une ulcération cutanée peut également être observée. Le diagnostic différentiel clinique avec un adénofibrome est difficile lorsqu’il s’agit de lésions centimétriques. Cependant, les tumeurs phyllodes peuvent atteindre des tailles variant d’une à plusieurs dizaines de centimètres, 15 % de ces tumeurs dépassent 15 cm de diamètre. Mammographie Dans ces seins jeunes, souvent denses (types 3 et 4 dans la classification BIRADS de l’ACR), la performance diagnostique est renforcée par l’utilisation de la mammographie numérique qui améliore de façon significative la résolution et le contraste. La tumeur phyllode se traduit par un surcroît d’opacité arrondi ou ovalaire, dense, dont les contours réguliers ou lobulés par endroits sont, par ailleurs, indissociables du parenchyme adjacent (figure 1). Figure 1. Mammographie numérique : volumineuse opacité ovalaire, dense, aux contours flous et lobulés. Les clichés complémentaires localisés sous compression dosée ou en agrandissement mettent parfois en évidence un aspect flou des contours, souvent corrélé à un type histologique plus agressif. La présence de microcalcifications intralésionnelles est exceptionnelle. Échographie L’utilisation de sondes de haute fréquence, l’imagerie composée (spatial compounding) et la focalisation électronique permettent une analyse séméiologique plus fine grâce à une diminution des artéfacts et du bruit de fond. La tumeur phyllode se caractérise typiquement par une masse ovalaire, à grand axe horizontal, parallèle au plan cutané, de taille importante, la notion d’accroissement rapide est parfois le seul élément évocateur du diagnostic. Les contours sont polycycliques, souvent nets, la structure hétérogène, de composante mixte, comportant parfois de petites zones de kystisation ou réalisant un aspect en logettes (figure 2). Le Doppler pulsé à codage couleur met en évidence une hypervascularisation harmonieuse à prédominance périlésionnelle et un index de résistance élevé. Figure 2. Échographie : nodule hypoéchogène, ovalaire, à grand axe horizontal, hétérogène partiellement kystisé. IRM L’IRM n’est réalisée qu’en cas de forte suspicion de malignité car il n’y a pas de séméiologie spécifique. La tumeur phyllode bénigne se présente généralement comme un adénofibrome : après injection de produit de contraste, le rehaussement est faible, homogène et progressif en plateau. Dans le cas de lésions plus agressives, le rehaussement est plus précoce avec parfois un phénomène de wash-out. L’existence de remaniements kystiques est souvent associée à un fort degré de malignité (figure 3). Figure 3. IRM 1,5 T Séquence pondérée en T2. Volumineuse masse en hypersignal hétérogène. Aucun critère mammographique, échographique ou IRM ne permet de préjuger du grade histologique de la tumeur phyllode. La ponction cytologique n’est plus pratiquée. Seules les microbiopsies réalisées sous guidage échographique permettront un diagnostic histologique préopératoire. Aucun critère mammographique, échographique ou IRM ne permet de préjuger du grade histologique de la tumeur phyllode. Un bilan sénologique postopératoire sera réalisé à 6 mois, car les phyllodes récidivent fréquemment dans les 2 ans parfois sur un mode plus agressif que la lésion initiale. Histologie Tumeur phyllode bénigne (60 % des tumeurs phyllodes) L’histologie montre une double prolifération glandulaire et conjonctive. La composante glandulaire est faite de glandes revêtues de cellules épithéliales et myo-épithéliales avec ou sans hyperplasie épithéliale. La prolifération conjonctive, plus dense que dans l’adénofibrome, est faite de fibroblastes (figures 4 et 5). Figure 4. Adénofibrome. Figure 5. Tumeur phyllode bénigne. Cette prolifération conjonctive est plus marquée en périphérie des canaux et quelques mitoses peuvent se voir contrairement à l’adénofibrome où elles sont virtuellement absentes. Les tumeurs phyllodes bénignes sont souvent hétérogènes et peuvent comporter des secteurs ressemblant à l’adénofibrome. Si macroscopiquement, la tumeur phyllode bénigne semble bien limitée, elle ne présente pas de pseudo capsule (constituée de parenchyme compressé) comme l’adénofibrome, et a tendance à diffuser dans le tissu adipeux sous forme de petits amas tumoraux (figures 6 et 7). Les récidives sont donc fréquentes si l’exérèse chirurgicale n’est pas suffisante. Figure 6. L’adénofibrome présente une pseudo-capsule périphérique. Figure 7. La tumeur phyllode bénigne n’a pas de pseudo-capsule. Si quelques cas de métastases provenant d’une tumeur phyllode bénigne ont été rapportés, ils sont liés à une mauvaise classification histologique sans doute due à un nombre de prélèvement insuffisant. Tumeur phyllode maligne (20 % des tumeurs phyllodes) La composante conjonctive présente des atypies marquées et de très nombreuses mitoses parfois atypiques (plus de 10 mitoses pour 10 champs à l’objectif 40) (figure 8). La composante sarcomateuse peut prendre tous les types de différenciation, le plus souvent liposarcome, myosarcome, rhabdomyosarcome. En périphérie, cette tumeur est très mal limitée. La tumeur phyllode maligne ne doit pas être confondue avec les sarcomes mammaires purs et le sarcome péri-galactophorique, entité très rare. Les tumeurs phyllodes malignes peuvent donner des métastases par voie hématogène et non lymphatique. Figure 8. Sarcome phyllode (x 40). Tumeur phyllode frontière (20 % des tumeurs phyllodes) On trouve ici tous les aspects histologiques intermédiaires entre la tumeur phyllode bénigne et la tumeur phyllode maligne (figure 9). Figure 9. Tumeur phyllode frontière. Particularités du diagnostic histologique par microbiopsie Le diagnostic histologique de certitude de bénignité d’une tumeur phyllode ne peut être effectué que sur la pièce de tumorectomie, en raison du caractère hétérogène de ces tumeurs. Les microbiopsies, bien que souvent bien corrélées avec la tumorectomie, peuvent avoir porté sur les secteurs les moins typiques. De plus, le critère de mauvaise limitation en périphérie n’est pas toujours utilisable sur microbiopsie. Pour ces raisons, selon les cas, le pathologiste pourra soit affirmer l’existence d’une tumeur phyllode bénigne (la bénignité est à confirmer sur la tumorectomie), soit évoquer une tumeur phyllode bénigne sans pouvoir la distinguer formellement d’un adénofibrome. Le diagnostic formel de malignité pourra, bien entendu, être affirmé sur une microbiopsie. Particularités du diagnostic histologique sur tumorectomie L’usage est de pratiquer un prélèvement par centimètre de tumeur, pour ne pas méconnaître un secteur où la malignité est évidente. L’étude des marges est primordiale car les récidives sont principalement liées à une marge chirurgicale insuffisante. Histopronostic Des récidives locales peuvent se voir à la fois pour les tumeurs phyllodes bénignes et malignes. La récidive peut montrer une différenciation identique ou différente que la tumeur d’origine. Les tumeurs phyllodes malignes peuvent donner des métastases à tous les organes (par voie hématogène), mais avec une prédilection pour les poumons et les os. Les métastases ganglionnaires lymphatiques axillaires sont rares, mais ont été rapportées dans 10 à 15 % de cas de maladie systémique. La fréquence moyenne des récidives locales, variable d’une série à l’autre, est de 17 % pour les tumeurs phyllodes bénignes, 25 % pour les tumeurs phyllodes frontières et de 27 % pour les tumeurs phyllodes malignes. Il n’y a pas de métastases des tumeurs phyllodes bénignes. On retrouve des métastases dans 4 % des tumeurs phyllodes frontières et 22 % des tumeurs phyllodes malignes. Les récidives locales après chirurgie sont très dépendantes de la qualité des marges chirurgicales. Traitement Le traitement des tumeurs phyllodes est chirurgical et repose sur l’exérèse de la tumeur. Comme toute tumeur du sein nécessitant une intervention chirurgicale, le diagnostic histologique préopératoire grâce à la microbiopsie dirigée est indispensable. Les tumeurs phyllodes bénignes et frontières bénéficient d’une exérèse large, emportant toute la tumeur, non morcelée, avec une marge de sécurité idéalement de 1 cm. On privilégie les incisions esthétiques péri-aréolaires ou sous-mammaires chez ces femmes souvent jeunes. L’examen extemporané ne doit pas être demandé. La pièce est orientée pour que le pathologiste puisse effectuer des prélèvements sériés. Au laboratoire, les marges chirurgicales sont repérées à l’encre de Chine à condition que la pièce opératoire ne soit pas entaillée. En cas de marges chirurgicales non in sano, une reprise chirurgicale s’impose. Les tumeurs phyllodes malignes sont traitées par mastectomie sans curage ganglionnaire lymphatique. Une surveillance clinique et radiologique annuelle des tumeurs phyllodes traitées s’impose.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :