Publié le 16 fév 2011Lecture 11 min
Stimulation hors FIV chez les patientes normo-ovulatoires. Comment améliorer les résultats ? Quel produit, quel protocole, quelle dose ?
I. CEDRIN-DURNERIN, Hôpital Jean-Verdier, Bondy, Université Paris XIII
La stimulation ovarienne des patientes normo-ovulatoires présente le double écueil d’une efficacité modérée et d’un risque non négligeable de grossesses multiples. Sa mise en oeuvre doit être raisonnée en fonction de l’indication et de l’âge de la patiente. L’administration de FSH a pour objectif l’obtention de 2 follicules préovulatoires et d’un nombre limité de follicules de taille intermédiaire, ce qui représente le meilleur compromis entre des chances de grossesses accrues et des risques de grossesses multiples limités. Cet objectif peut être atteint en adaptant la dose quotidienne de FSH injectée au poids et au compte des follicules antraux et en modulant la date de début d’administration dans le cycle. L’utilisation des antagonistes de la GnRH n’est pas systématique en cas d’insémination associée. La prévention des grossesses multiples nécessite le respect de critères d’annulation adaptés au terrain sur lequel intervient la stimulation. La stimulation ovarienne hors fécondation in vitro (FIV) est une thérapeutique fréquemment proposée au quelque 15 % de couples français consultant pour infertilité. Lorsqu’elle n’est pas utilisée pour corriger un trouble de l’ovulation, elle peut être mise en oeuvre pour améliorer la fertilité de femmes présentant spontanément des cycles normo-ovulatoires (encadré cidessous). La stimulation peut être associée ou non à une insémination intra-utérine (IIU).
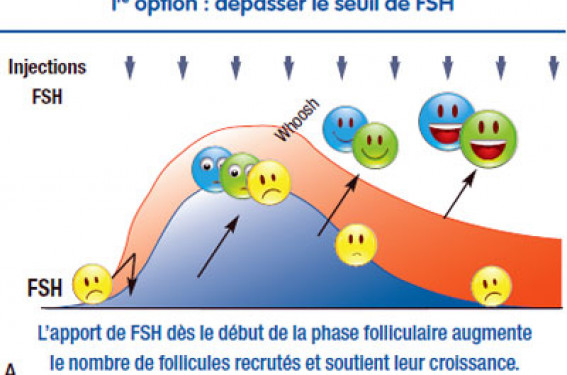
L’efficacité thérapeutique de la stimulation est d’autant plus marquée qu’il existe un facteur féminin d’infertilité : pathologie tubaire relative, endométriose minime ou modérée ou infertilité inexpliquée, alors que l’efficacité de l’IIU est prépondérante lorsqu’il existe une cause masculine ou cervicale (1). Seuls sont colligés en France les résultats des quelque 55 000 cycles annuels d’IIU avec des taux de grossesses de l’ordre de 11 % par cycle avec 11 % de grossesses gémellaires et 1 % de réductions embryonnaires (2). Le nombre de cycles de stimulation réalisée hors AMP n’est pas connu précisément car il ne fait pas l’objet d’un recueil de données, mais il peut être estimé à partir du chiffre des ventes annuelles de gonadotrophines à au moins autant que le nombre de cycles d’IIU. D’après un observatoire de la stimulation par gonadotrophines avec sperme normal, les femmes normo-ovulatoires représentent la moitié des cycles de stimulation avec IIU et un quart des cycles sans IIU (3). Pourquoi stimuler une patiente normoovulatoire ? La stimulation a pour objectifs de pallier la baisse de la fertilité liée à des facteurs autres que l’ovulation en augmentant le nombre de follicules préovulatoires et de permettre la réalisation éventuelle de l’IIU au bon moment par rapport à l’ovulation. Elle présente le double écueil d’une efficacité modérée avec 10 à 15 % de grossesses par cycle et d’un risque réel de grossesses multiples avec 10 à 15 % de grossesses gémellaires et 1,5 % de grossesses triples ou plus(2,3). Pour concilier efficacité et risques, il est important de définir l’objectif de la stimulation en termes de nombre de follicules préovulatoires en fonction du terrain (âge, cause et durée d’infertilité, rang de la tentative), de se donner les moyens d’atteindre cet objectif et de savoir annuler le cycle s’il est dépassé. Quel type de stimulation utiliser ? Les études des années 1990 ont montré une meilleure efficacité de la stimulation par FSH comparativement au citrate de clomiphène (CC). La métaanalyse des études les plus récentes conclut à un taux de grossesses pratiquement doublé avec la FSH sans différence significative du risque de grossesse multiple ou d’hyperstimulation ovarienne (encadré ci-dessous) (4). Néanmoins, compte tenu de son coût faible, la stimulation par CC n’est pas totalement écartée des recommandations ESHRE de prise en charge en IIU. Cependant, chez les patientes normoovulatoires, la stimulation par CC donne des taux de grossesses significativement réduits (OR : 0,75 ; 0,57-0,96) en cas de déclenchement par hCG par rapport au pic spontané de LH. Or, la détection du pic de LH nécessite un monitorage répété pas toujours facile à mettre en oeuvre si une insémination doit être réalisée. La stimulation par FSH reste donc la règle si une insémination doit être associée. Quel objectif en nombre de follicules ? L’analyse de plus de 11 500 cycles montre que l’obtention de 2 follicules préovulatoires de plus de 16 mm offre le meilleur compromis entre chances de grossesses et risques de grossesses multiples (5). En effet, les chances de grossesses sont multipliées par 1,6 (1,3 à 2) avec 2 follicules par rapport à un seul follicule, sans augmentation significative du risque de grossesses multiples. Obtenir 3 ou 4 follicules n’augmente que de façon marginale les chances de grossesses, mais de façon significative les risques de grossesses multiples. Cependant, la plupart des études analysant les facteurs de risque de grossesses multiples soulignent le rôle des follicules de taille intermédiaire > 10 mm. L’objectif est donc d’obtenir 2 follicules matures, mais un nombre limité de follicules de taille intermédiaire. Comment obtenir une stimulation bifolliculaire ? Deux approches différentes peuvent être envisagées. • La première option (figure 1a) est l’apport de FSH dès le début de la phase folliculaire pour dépasser le seuil de FSH et augmenter le nombre de follicules recrutés. Il n’y a pas de recommandation sur la dose de FSH à utiliser chez les patientes normoovulatoires. Figure 1. Les deux approches pour obtenir une stimulation bifolliculaire chez une femme normo-ovulatoire. Cette dose est cependant proche de 75 UI/j, mais doit être adaptée au poids et au compte des follicules antraux. Dans une étude prospective randomisée comparant une dose standard de 75 UI/j à une dose adaptée selon le nomogramme de la figure 2, la proportion de réponse appropriée définie par la présence d’un maximum de 2 follicules ≥ 18 mm et pas plus de 3 follicules ≥ 14 mm était significativement plus importante avec une dose individualisée qu’avec une dose standard (70 vs 56 % des cycles, p = 0,03)(6). Les taux de grossesses étaient identiques dans les deux groupes avec une tendance à une diminution du risque de grossesses multiples avec une dose individualisée. • La seconde option (figure 1b) consiste à administrer la FSH uniquement en deuxième partie de phase folliculaire pour prévenir la fermeture de la fenêtre de FSH et sauver de l’atrésie certains follicules. Des doses de FSH un peu plus élevées que celles administrées dès le début de la phase folliculaire sont alors requises. Dans une étude prospective randomisée, l’administration de 112,5 UI/j de FSH à partir de J7 a permis d’obtenir une réponse bifolliculaire de façon significativement plus fréquente qu’avec la même dose administrée uniquement en première partie de phase folliculaire (7). Au total, la réponse à la stimulation peut être modulée en jouant sur la dose de FSH utilisée et sur la date de début d’administration dans le cycle. Si, au premier cycle, un seul follicule a été obtenu, on peut augmenter la dose de FSH ou débuter plus tôt. Inversement, s’il y a eu trop de follicules, on peut réduire la dose de FSH ou débuter l’administration plus tard dans le cycle. Quelle place pour les antagonistes de la GnRH ? Dans les cycles de stimulation suivie d’IIU, l’utilisation des antagonistes de la GnRH en fin de phase folliculaire n’est pas recommandée de façon systématique. En effet, elle n’augmente pas significativement les taux de grossesses si le timing de l’IIU est adapté à la survenue d’un éventuel pic de LH. Ces pics définis par un taux de LH > 10 UI/l (ou 2 fois le taux de LH de base) sont fréquents et observés dans environ 30 % des cycles. En présence d’un follicule > 15 mm de diamètre, ils doivent conduire à la réalisation de l’IIU le lendemain de la détection du pic. Si le follicule dominantmesure < 15 mm de diamètre, il s’agit d’un pic prématuré de LH induit par le feed-back positif des estrogènes sécrétés par les follicules en croissance. La fréquence des pics de LH est 10 fois moindre en cas d’utilisation d’un antagoniste de la GnRH dès que le follicule le plus gros atteint 14 mm de diamètre. L’administration de l’antagoniste permet ainsi d’éviter une surveillance hormonale quotidienne. L’autre avantage de l’utilisation des antagonistes est de permettre d’attendre, en présence d’un follicule mature, la croissance d’un follicule de taille intermédiaire pour obtenir une réponse bifolliculaire. Les antagonistes permettent aussi de décaler la réalisation de l’IIU pour éviter un dimanche ou un jour d’indisponibilité. En pratique, l’utilisation des antagonistes ne sera donc pas systématique mais guidée par la réponse hormonoéchographique à la stimulation et les contraintes pratiques du monitorage et de réalisation de l’IIU. Quand annuler le cycle ? S’il existe un consensus pour un objectif bifolliculaire à la stimulation ovarienne des patientes normo-ovulatoires, les critères d’annulation à appliquer restent un sujet de controverses. Il est clair que tous les follicules > 10 mm de diamètre, présents au moment du déclenchement doivent être pris en compte pour évaluer le risque de grossesses multiples, car la demi-vie de l’hCG injectée pour le déclenchement étant longue, ces follicules peuvent ovuler de façon décalée par rapport au follicule dominant. Néanmoins, les critères d’annulation ne peuvent se baser uniquement sur le nombre de follicules obtenus, car la population des femmes normo-ovulatoires stimulées est très hétérogène avec un pronostic variable en fonction d’autres critères que le nombre de follicules obtenus. Outre l’indication dont nous avons déjà évoqué le rôle en introduction (la stimulation n’étant pas requise dans les indications cervicales et masculines), trois autres paramètres doivent être pris en compte pour le risque de grossesses multiples : – l’âge de la femme, le risque étant majoré avant 32 ans et faible après 38 ans ; – la durée d’infertilité, une durée d’infertilité < 3 ans étant associée à des chances de grossesses plus élevées et donc un risque accru de grossesses multiples en cas de développement multifolliculaire ; – le rang de la tentative, les chances de grossesses étant optimales sur les 4 premiers cycles, ainsi que le risque de grossesses multiples. En pratique, sur un terrain favorable – < 32 ans, durée d’infertilité courte, premiers cycles –, on annulera en présence de plus de 3 follicules > 10 mm alors que, sur un terrain de pronostic intermédiaire, on annulera en présence de plus de 3 follicules ≥ 14 mm ou plus de 6 follicules > 10 mm. Ces critères d’annulation pourront être élargis après consentement du couple si le pronostic est défavorable : âge > 38 ans, durée d’infertilité longue, plusieurs échecs antérieurs. Figure 2. Nomogramme du choix de la dose de FSH quotidienne à administrer chez une femme normo-ovulatoire en fonction du poids et du compte des follicules antraux pour obtenir une stimulation bifolliculaire (dʼaprès N. la Cour Freiesleben et coll.). En conclusion • La stimulation ovarienne par gonadotrophines chez les femmes normo-ovulatoires est d’autant plus efficace qu’il existe un facteur féminin potentiel à l’infertilité du couple. Néanmoins, le rapport coût/efficacité de cette thérapeutique reste controversé, d’autant que le risque de grossesses multiples est difficile à bien maîtriser. • L’objectif de la stimulation est d’obtenir 2 follicules matures et un nombre limité de follicules de taille intermédiaire par l’administration de doses de FSH adaptées au poids et au compte de follicules antraux de la patiente. L’adaptation de la stimulation d’un cycle à l’autre pour atteindre cet objectif peut se faire en modulant la dose de FSH administrée et le jour de début d’administration dans le cycle. • L’utilisation des antagonistes de la GnRH n’est pas recommandée de façon systématique, mais elle est utile pour prévenir la survenue d’un pic prématuré de LH ou adapter le timing d’une IIU à des raisons de convenance. • La prévention des grossesses multiples doit se faire en tenant compte de tous les follicules > 10 mmle jour du déclenchement et les critères d’annulation selon ce nombre de follicules dépendront de l’indication, de l’âge de la patiente, de la durée d’infertilité et du rang de la stimulation.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :