Publié le 03 sep 2006Lecture 11 min
Nouvelle approche thérapeutique dans le traitement des dysfonctions sexuelles féminines : l’amplification « du point G » dans les baisses de désir et plaisir féminins
M.-C. Benattar, Boulogne
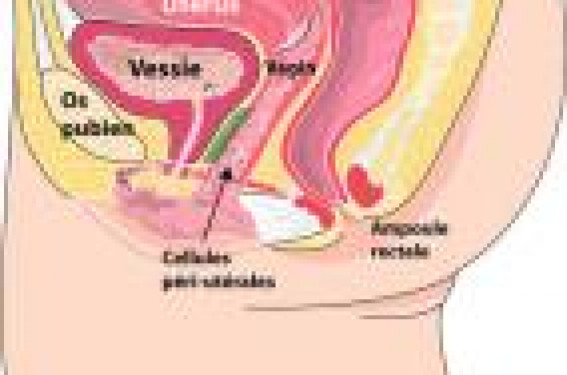
Nous devons reconsidérer les dysfonctions sexuelles féminines (DSF) en tenant compte des modifications anatomiques du triangle uro-génital, liées au vieillissement de son support conjonctif.
La jouissance féminine provient de la stimulation de deux organes sexuels, le clitoris, évident et externe et « la prostate féminine » (glandes péri-urétrales ou point G) souvent négligée ou méconnue car enfouie, cachée et susceptible de se modifier progressivement. L’amplification du point G, par une injection intradermique péri-urétrale de 3 ml d’une solution isotonique d’acide hyaluronique, se propose de regonfler, réhydrater, retendre et retonifier la zone conjonctive contenant les cellules péri-urétrales modifiée par l’âge, le tabac, les grossesses et les accouchements. C’est un geste technique peu douloureux, rapide, qui a donné des résultats extrêmement satisfaisants sur un panel de 10 patientes tant sur les DSF isolées qu’associées à des troubles mictionnels (envie impérieuse d’uriner ou petites fuites urinaires). Histoire, controverses et point G • Ce point découvert par le scientifique allemand Von Gräffenberg dans les années 50, en travaillant sur un anneau contraceptif vaginal est régulièrement contesté. • Reijnier De Graaf, au XVIIe siècle a été « le premier à avoir l’intuition de l’existence d’un tissu glandulaire autour de l’urètre qui libère un liquide glaireux et rend la femme plus désirable par son odeur âcre et salée ». • Puis, le gynécologue américain J.C.Skene, au XIXe siècle, considère ces structures comme des glandes vestigiales sans importance pour le plaisir féminin s’ouvrant de part et d’autre de l’urètre (glandes de Skene). • Ce sont les travaux d’Huffman (1950) et ses maquettes en cire qui marquent le début de son histoire moderne. Les travaux histo-logiques de ces dernières années retrouvent en tout point ses descriptions. • Dans les années 70, les Drs J. Perry et B. Wipple ont étudié le phénomène de l’éjaculation féminine (liquide contenant des phosphatases acides prostatiques, biologiquement différent de l’urine). Dans ce même programme d’étude, ils démontrent une réponse sexuelle féminine particulière à l’excitation du point G et précisent ses circuits neurologiques. • Plus récemment (1999), les travaux histologiques de Milan Zaviacic, sur 200 autopsies, confirment qu’il existe un tissu glandulaire péri-urétral chez 80 % des femmes dont le marqueur est la PSA (le même que la prostate masculine). • Depuis 2001, la FICAT a attribué à ce tissu glandulaire le nom de « prostate féminine ». Nouvelles données physiologiques sur le point G anatomiques et tissulaires La prostate féminine est un tissu érectile situé autour de l’urètre périnéal, dans la profondeur de la paroi vaginale antérieure à 2 centimètres environ de son entrée (figure ci-dessus). Sa localisation varie d’une femme à l’autre : – près de l’orifice méatique (60 %) ; – près de l’embouchure urétrale dans la vessie (10 %) ; – ou disséminé le long du trajet urétral (10 %). Présent chez 80 % des femmes, 16 % seulement ont un tissu rudimentaire. Elle est constituée de cellules glandulaires qui s’abouchent à des petits canaux excrétoires qui s’ouvrent de part et d’autre du trajet urétral. Elle est appelée « prostate féminine », mais est en fait bien différente. Autant la prostate masculine est compacte et abdominale, autant ce tissu est très peu dense, tissant ses larges mailles autour de l’urètre périnéal féminin. Leurs origines embryologiques sont cependant les mêmes. En effet, l’embryon garçon ou fille avant 8 semaines a le même appareillage génital indifférencié. C’est seulement après 9 semaines du développement fœtal, grâce au chromosome Y, que la testostérone du fœtus garçon permet la différenciation des organes masculins. Cela explique que la femme possède des résidus prostatiques rudimentaires. Le tissu prostatique féminin est présent chez la plupart des femmes, mais se situe individuellement de façon variable le long de l’urètre. Données fonctionnelles Les fonctions de la « prostate féminine » au cours de la stimulation sexuelle sont aujourd’hui reconnues Le tissu prostatique féminin possède une fonction exocrine Il fabrique un fluide qui se déverse par ses canaux excréteurs dans l’urètre. L’éjaculât féminin suit le même parcours que l’urine (comme chez l’homme), il est émis par l’urètre, mais a une composition différente de l’urine. Comme chez l’homme, on peut doser un antigène marqueur de ses cellules (PSA) qui varie en fonction de l’activité de ce tissu glandulaire. Grâce à différentes méthodes histochimiques, on sait que l’activité sécrétoire des cellules prostatiques féminines varie. Elles sont en effet sensibles aux hormones androgéniques qui circulent en faible et variable quantité selon les différentes époques hormonales (grossesse, ménopause, vieillissement). Sa fonction est dépendante du tissu vaginal Au moment ultime de l’excitation de cette région par caresses ou frottements, la congestion et le gonflement du tissu vaginal environnant (tissu conjonctif riche en lymphatiques) dilatent le tissu prostatique avec stimulation du métabolisme des cellules glandulaires péri-urétrales, fabrication du fluide prostatique qui s’écoule ensuite au moment de l’orgasme. Les contractions des muscles pubo-coccygiens, au moment de l’excitation sexuelle ultime, entraînent celles des cellules myo-épithéliales du tissu conjonctif vaginal et des glandes péri-urétrales avec émission d’un transsudat des parois vaginales (fluide vaginal) et de l’éjaculât urétral qui sont deux phénomènes différents, mais qui se mêlent assurant ainsi une bonne lubrification. L’éjaculât féminin n’est ni de l’urine ni un transsudat vaginal, c’est un fluide alcalin fabriqué par les cellules glandulaires péri-urétrales qui, engorgées pendant l’excitation, expulsent le suintement à travers ses canaux par contractions des muscles environnants. Cet éjaculât est inconstant, mais lorsqu’il existe, peut être assez conséquent et étonnant pour la femme (femme fontaine) et son partenaire. L’enregistrement des contractions des muscles pelviens, pendant la stimulation sexuelle du clitoris d’une part et du point G d’autre part, montre bien qu’il existe deux types d’orgasmes L’électromyographie des muscles pubo-coccygiens et utérins au cours de la stimulation sexuelle clitoridienne et du point G montre une réponse différente selon l’organe excité. Le point G possède sa propre réactivité musculaire, plus étalée, plus soutenue. À stimulation prolongée égale, la « réponse » du point G est plus intense tant sur le versant pubo-coccygien que sur le versant utérin et aboutit à des orgasmes plus nombreux que la stimulation clitoridienne. L’urètre de la femme, la paroi distale vaginale et le tissu érectile de l’aire correspondant au point G constituent une unité fonctionnelle du périnée superficiel (uro-génital) essentielle au plaisir féminin. Physiopathologie des DSF Les baisses de désir et de plaisir au fil du temps ont bien un support biologique et anatomique. Baisse des androgènes La baisse inéluctable des androgènes au cours de la vie réduit la réceptivité et l’activité des cellules glandulaires péri-urétrales. Sa fonction exocrine s’étanche. Les fibres musculaires lisses environnantes diminuent de 50 % entre l’adolescence et la maturité, d’où une réponse sexuelle ralentie au fur et à mesure du temps qui passe. La diminution des estrogènes Elle a pour conséquence l’assèchement de la muqueuse vaginale (tissu conjonctif moins vascularisé, moins hydraté, plus fin). Les cellules glandulaires, moins nourries, s’atrophient et fonctionnent peu. Le vieillissement des fibres de collagène et élastiques environnantes Il explique que l’unité érectile, le plancher conjonctif de soutènement uro-génital se distendent. Les étirements, les déchirures, la distension inévitable des muscles pubo-coccygiens au cours des grossesses et des accouchements modifient la statique pelvienne qui est le point clé de l’harmonie sexuelle avec, pour conséquence, béance vulvaire, béance urétrale. Au total Ainsi, les modifications de l’éponge sexuelle et de son environnement ligamenteux – conjonctival – musculaire, liées aux différents épisodes de la vie féminine, à l’âge, au tabac, altèrent sa réponse sexuelle aux stimuli érotiques et expliquent les difficultés que rencontrent nos patientes avec le temps (baisses de sensations sexuelles, difficultés orgasmiques et troubles mictionnels associés : impatience urinaire, fuite urinaire à l’effort). Traitement des DSF par amplification du point G Les patientes Il s’agit d’une étude portant sur dix femmes dont la plainte est une baisse de désir sexuel et une difficulté à obtenir un orgasme. Huit sont ménopausées, dont deux chirurgicalement et traitées par voie transdermique, deux jeunes mamans sont sous contraceptifs oraux. Un questionnaire d’évaluation a été rempli avant le traitement et 3 mois après l’amplification du point G. Il évalue sur une échelle de 0 à 10 : désir, plaisir et orgasmes vaginaux à l’excitation sexuelle du point G par masturbation ou rapports sexuels. Mode opératoire Un interrogatoire sérieux de la patiente permet d’éliminer les rares contre-indications gênantes (traitements anticoagulants, aspirine). Un examen clinique préopératoire rigoureux élimine toute infection vulvo-vaginale, note la trophicité vulvo-vaginale, évalue le périnée uro-génital, repère et note la situation anatomique « du point G ». C’est par l’examen gynécologique, en posant un spéculum, valves à la verticale que l’on découvre sa projection dans le mur antérieur de la paroi vaginale sous forme d’une petite surface rugueuse plissée. L’injection intradermique péri-urétrale est, en elle-même, simple à réaliser par un professionnel expérimenté, quasi indolore (sous anesthésie locale), après une asepsie rigoureuse. Un contrôle à 3 jours n’a jamais montré d’hématome ou de réactions douloureuses. L’amplification du point G est un traitement nouveau qui a pour but de réhydrater, rajeunir, regonfler l’éponge sexuelle et de relancer son métabolisme et ses fonctions. Résultats Les résultats relevés 3 mois après l’amplification du point G montrent une très nette augmentation de l’excitation sexuelle et de la sensation de plaisir. On note une augmentation de 40 à 50 % d’orgasmes à l’excitation du point G pour celles qui n’en avaient pas, peu ou difficilement. De plus, des améliorations marquées ont été notées en ce qui concerne les troubles urinaires associés. Aucun effet secondaire n’a été rapporté. La satisfaction des patientes après traitement est de 70 %. En regonflant l’aire du point G, qui contient les petits corps érectiles féminins et les tissus environnant l’urètre, on réveille les zones sensibles à l’excitation sexuelle. La région ainsi augmentée sera facilement stimulable, soit par caresses appuyées, soit par pénétration et mouvements de va et vient contre l’os pubien. L’implant Le produit utilisé est une solution de chlorure de sodium isotonique, contenant principalement de l’acide hyaluronique, qui est un sucre complexe. L’acide hyaluronique se trouve naturellement dans tous les types de tissu conjonctif (peau, cartilages) avide d’eau et, en grande quantité, dans le tissu fœtal. Il soutient et remplit les tissus. Cicatrisant puissant, réhydratant, antivieillissement, lubrifiant, il est utilisé en chirurgie ophtalmique, dentaire, esthétique. Les produits fabriqués par de grands laboratoires de recherches esthétiques respectent les conditions de marquage CE (Communauté Européenne), c’est-à-dire respectant les directives européennes, biocompatibles, biodégradables et donc sûrs d’emploi. Les indications sont donc multiples • Les troubles sexuels de la femme jeune avec ou sans contraception orale. Après le ou les accouchements, beaucoup ressentent une différence de perception sexuelle et ce, malgré une rééducation périnéale par bio feed-back. • Les troubles sexuels au moment de la ménopause naturelle ou chirurgicale. • Les troubles sexuels à la suite d’un traumatisme pelvien accidentel ou toute intervention chirurgicale de la région pelvienne qui peuvent avoir un retentissement sur la circulation sanguine clitoridienne et vaginale. Conclusion La sexualité féminine est un champ de recherche neuf et encore à ses premiers balbutiements, mais les avancées histophysiologiques récentes sur la « prostate féminine » permettent de reconsidérer les DSF sous un jour nouveau et de proposer des solutions modernes et efficaces immédiatement. Si le choix du partenaire et le vécu de leur désir et de leur sexualité ont un support mental, les sensations féminines dépendent, elles, d’organes érectiles soumis à des modifications liées au temps qui passe. Aujourd’hui, nous ne pouvons plus ignorer que leur plaisir sexuel repose sur l’intégrité de l’unité érectile et conjonctive urogénitale périnéale et l’amplification de cette zone représente une avancée considérable dans la recherche axée sur la sexologie féminine. Elle constitue le seul traitement de rajeunissement, de soutènement d’une zone érotique tissulaire enfouie et modifiée au cours des différentes périodes génitales féminines.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





