Publié le 06 juin 2011Lecture 13 min
Ménopause et CIN : le médecin face à 5 difficultés
J.-J. BALDAUF*, G. AVEROUS** *Hôpital de Hautepierre-Hôpitaux Universitaires de Strasbourg **Institut d’anatomie pathologique, Faculté de Médecine, Université Louis Pasteur, Strasbourg
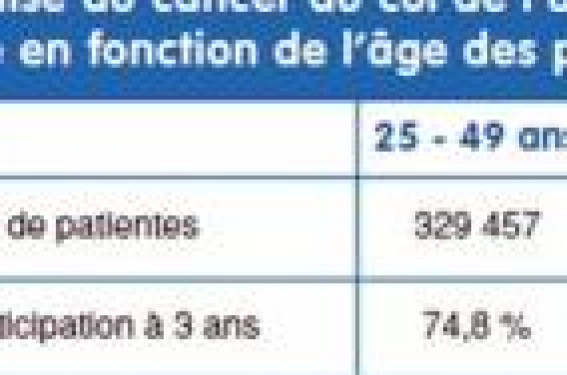
En France, le nombre de femmes ménopausées était estimé à 9,6 millions en 1990. Il passera à 14 millions en 2025, soit 42 % de l’ensemble de la population féminine. La prise en charge des CIN chez la femme ménopausée se singularise par cinq difficultés : une plus faible participation des femmes au dépistage, une moins bonne corrélation cyto-histologique, une colposcopie plus difficile à réaliser et à interpréter, un traitement et une surveillance post-thérapeutique plus difficiles à faire.
Conformément aux recommandations, le dépistage du cancer du col mérite d’être poursuivi chez la femme ménopausée jusqu’à l’âge de 65 ans, âge auquel il peut être interrompu chez celles qui n’ont jamais présenté d’anomalies du frottis ou de pathologie cervicale. Comme chez les patientes plus jeunes, ce dépistage a pour but à la fois d’aboutir au diagnostic de cancer du col au stade le plus précoce possible, mais aussi et surtout d’éviter la survenue du cancer par le diagnostic et le traitement des lésions précancéreuses. Il s’agit des néoplasies intraépithéliales du col (CIN), lésions asymptomatiques liées à une l’infection persistante à papillomavirus. Ces néoplasies intraépithéliales se développent à partir de la jonction cylindro-malpighienne et de la zone de transformation anormale et précèdent les carcinomes épidermoïdes qui représentent environ 80 à 90 % des lésions invasives du col de l’utérus. Il s’agit d’un éventail de lésions caractérisées par une désorganisation architecturale et une prolifération de cellules atypiques plus ou moins différenciées, dont l’évolution n’est ni toujours progressive ni individuellement prévisible. Le CIN n’étant ni une lésion à déclaration obligatoire ni une lésion enregistrée de façon systématique comme les cancers, les estimations d’incidence et de prévalence sont particulièrement peu fiables chez la femme ménopausée du fait de leur plus faible participation au dépistage. En fait, la prise en charge des CIN chez la femme ménopausée se singularise par cinq difficultés : - une plus faible participation des femmes au dépistage ; - une moins bonne corrélation cyto-histologique ; - une colposcopie plus difficile à réaliser et à interpréter ; - un traitement et une surveillance plus difficiles à faire. Faible participation au dépistage La faible participation au dépistage est particulièrement bien documentée dans les campagnes organisées à l’instar de celle qui existe en Alsace où les données notées en 2009 (tableau 1) montrent une réduction d’environ 12 % de la couverture à 3 ou à 5 ans après 50 ans comparativement à la tranche d’âge 25 et 49 ans. Les données concernant la participation au dépistage individuel sont moins nombreuses, mais les estimations faites à partir de l’échantillon généraliste des bénéficiaires de l’assurance maladie montre que moins de 50 % des femmes âgées de 50 à 65 ans participent encore au dépistage. La comparaison de ces chiffres montre que l’organisation du dépistage constitue une réponse pertinente pour améliorer la participation au dépistage après la ménopause. Elle aboutit à une augmentation de la couverture à 3 ans de l’ordre de 14 % en Alsace et même de 18 % en Isère, où la campagne de dépistage est caractérisée par la gratuité du frottis. L’augmentation de la couverture du dépistage à 5 ans est encore plus significative en cas de dépistage organisé. L’organisation du dépistage constitue une réponse pertinente pour améliorer la participation au dépistage globalement plus faible après la ménopause. Corrélation cyto-histologique après la ménopause Dans le cadre de la campagne de dépistage réalisée en Alsace, l’ensemble des résultats des frottis prélevés chez les patientes âgées de 25 à 65 ans sont enregistrés depuis 1994. L’analyse de plus de deux millions de frottis enregistrés, révèle que, comparées aux femmes âgées de 25 à 49 ans, celles âgées de 50 à 65 ans, présentent deux fois moins d’anomalies cytologiques (97 % de frottis normaux). À l’inverse, les anomalies sont de sévérité équivalente comparativement aux femmes plus jeunes (tableau 2). Dans la littérature, on note que la fiabilité de la cytologie est diminuée en raison de la carence estrogénique. L’atrophie et l’inflammation liées à la ménopause augmentent le taux de frottis faux positifs. En fait, l’étude de la corrélation cyto-histologique en fonction de l’âge ne permet pas d’attester cette augmentation du taux de faux positifs ; en effet, dans la majorité de ces cas, l’absence de lésion visible à la colposcopie ne donne pas lieu à une biopsie ou à une conisation. En revanche, chez les femmes ménopausées comparativement aux femmes plus jeunes, les anomalies cytologiques sont globalement associées à légèrement plus de CIN 1, à nettement moins de CIN 2-3 et surtout à un taux de cancers 2 à 8 fois plus important. On peut donc conclure que : – la majorité des patientes ménopausées sont référées en colposcopie pour des anomalies cytologiques mineures ; – ces anomalies sont associées à davantage de cancers et de modifications physiologiques (atrophie) ; – globalement, le risque de cancer cervical est plus élevé quel que soit le degré de sévérité de l’anomalie cytologique. Ce constat incite à rechercher chez les femmes ménopausées d’autres outils de dépistage parmi lesquels le test HPV semble prometteur. En fait, l’infection HPV est notée dans la littérature chez 5 à 12 % des patientes ménopausées. On lui accorde une forte valeur prédictive négative, liée notamment à la plus faible prévalence des CIN chez les femmes ménopausées. À l’inverse et pour la même raison, il faut mentionner une plus faible valeur prédictive positive. Dans une étude menée au Costa Rica, on a constaté chez les femmes âgées de plus de 42 ans « à faible risque », 5 % d’infections incidentes et d’infections prévalentes avec des tests HPV présentant une valeur prédictive positive en faveur des CIN 2 + de seulement 2 %(1). Inversement, chez les femmes à haut risque, qui ont été surveillées annuellement, la fréquence des infections HPV prévalentes étaient de 19 % avec une valeur prédictive positive de 9 % et celles des infections HPV incidentes de 14 % avec une valeur prédictive positive de 6 %. Figure 1. Rétrécissement de l’orifice cervical externe et situation endocervicale de la jonction squamo-cylindrique fréquents après la ménopause. Les femmes ménopausées sont le plus souvent référées en colposcopie pour des anomalies cytologiques mineures, qui sont associées à la fois à davantage de cancers et de modifications physiologiques (atrophie). Globalement, le risque de cancer cervical est plus élevé après la ménopause, quel que soit le degré de sévérité de l’anomalie cytologique. Les difficultés en colposcopie La colposcopie a un rôle fondamental dans la prise en charge diagnostique des patientes présentant un frottis anormal et dans la surveillance de celles qui présentent des lésions cervicales avant et après leur traitement. Elle est indispensable pour diriger les biopsies ; elle permet de préciser la topographie des lésions et de définir les limites et la situation de la zone de transformation du col. Associée à la cytologie et à l’examen histologique fourni par la biopsie dirigée, elle contribue au choix des indications thérapeutiques des lésions du col utérin. Le risque de cancer cervical est plus élevé quel que soit le degré de sévérité de l’anomalie cytologique. Cette constatation constitue un véritable défi pour le colposcopiste qui rencontre, chez la femme ménopausée, de nombreuses difficultés. L’aspect du col est considérablement modifié par la carence estrogénique de la ménopause qui provoque une atrophie des tissus et une ascension de la jonction cylindro-malpighienne dans le canal endocervical (figure 1). La fragilité de la muqueuse fait que le moindre traumatisme provoque des pétéchies ou des hémorragies gênant l’observation (figure 2). La colposcopie est plus difficile. À l’examen sans préparation, la muqueuse est pâle et fragile (figure 3). La vascularisation est généralement plus apparente sous l’épithélium aminci. Figure 2. Atrophie cervico-vaginale postménopausique responsable de rétrécissement vaginal et de saignement de la muqueuse au moindre traumatisme. L’aspect de cet épithélium se modifie peu à l’acide acétique et ne se colore que très faiblement et de façon irrégulière à l’iode du fait de la carence en glycogène (figure 4). Lorsque l’observation de l’endocol ne permet pas de visualiser la limite supérieure de la zone de transformation atypique, il peut être utile d’écarter le canal cervical à l’aide d’une pince à mors non traumatiques ou mieux d’un spéculum endocervical de Kogan, dont la taille doit être adaptée aux dimensions de l’orifice cervical afin d’éviter de traumatiser la muqueuse. L’examen peut être complété par un curetage de l’endocol. L’emploi d’une curette endocervicale spécifique, comme la curette de Kevorkian, est nécessaire pour prélever le tissu non accessible à l’examen direct et à la pince à biopsie. La valeur de cet examen dépend, entre autres, de la quantité de matériel prélevé. Les aspects pathologiques sont les mêmes chez la femme ménopausée que chez la femme plus jeune, mais la situation endocervicale fréquente des lésions, le rétrécissement de l’orifice cervical externe et la sclérose des tissus cervicaux gênent à la fois l’observation précise et la biopsie dirigée. L’âge élevé des patientes et surtout la situation endocervicale des lésions et le caractère non satisfaisant de la colposcopie ont été identifiés comme des facteurs diminuant la pertinence de la biopsie dirigée(2). En l’absence de TNM, une préparation estrogénique par voie orale, transdermique ou vaginale, pendant une durée de 7 à 10 jours, permet d’améliorer la trophicité de la muqueuse, mais la jonction cylindro-malpighienne ne devient que très rarement visible. Dans notre expérience, la colposcopie faite chez les femmes ménopausées sous traitement hormonal substitutif était trois fois plus souvent satisfaisante (33 % versus 10 %) avec un taux de biopsie concordante avec l’analyse de la pièce d’exérèse de 91 % versus 78 %. Difficultés du traitement La prise en charge thérapeutique ne devrait concerner que des lésions prouvées par l’examen histologique d’une biopsie dirigée et/ou d’un curetage endocervical. Figure 3. Atrophie cervico-vaginale postménopausique se manifestant par une muqueuse pâle, fine et pétéchiale. Dans ce cas, la colposcopie associée à la cytologie et à l’examen histologique permet de poser les indications thérapeutiques et de choisir la modalité thérapeutique la plus adaptée. Destruction de lésion Le risque de cancer cervical plus élevé, quel que soit le degré de sévérité de l’anomalie cytologique, et la fréquence élevée de colposcopies non satisfaisantes sont deux arguments importants contre la destruction de lésion cervicale chez la femme ménopausée, qu’il s’agisse de cryothérapie, d’électrocoagulation ou de vaporisation au laser. Les méthodes d’exérèse ont l’avantage de fournir une pièce opératoire dont l’analyse anatomopathologique permet à la fois d’affirmer le caractère complet du traitement et d’éviter de méconnaître les cancers invasifs ou micro-invasifs sous-estimés au bilan colposcopique initial. Dans la littérature, entre 2 et 8 % de foyers invasifs ou micro-invasifs sont ainsi détectés ; ce pourcentage est probablement plus élevé chez les femmes ménopausées, compte tenu de la fréquence plus élevée des cancers et de la fréquence plus élevée des colposcopies non satisfaisantes. Conisation à l’anse Parmi les méthodes d’exérèse, les conisations à l’anse diathermique sont le plus souvent faites en raison de leur précision, de la qualité de l’hémostase obtenue sans suture cervicale, du faible coût et de la simplicité de la technique. En pratique, une application de lugol permet de repérer les limites externes de la lésion que le traitement destructeur, ou l’exérèse, doit déborder avec une marge de sécurité d’environ 3 mm. Figure 4. Atrophie cervico-vaginale responsable d’une faible coloration de la muqueuse après application de Lugol. La forme et la taille de l’anse doivent être adaptées à la lésion afin d’obtenir une exérèse complète et une épargne maximale de tissus cervicaux sains, notamment pour réduire le risque de sténose. Lorsque la jonction squamocylindrique ou la limite endocervicale de la lésion ne sont pas visibles, il est prudent de compléter l’exérèse par une recoupe endocervicale dont l’analyse histologique permet plus aisément d’affirmer le caractère complet de l’exérèse. Hystérectomie ? Une analyse de la littérature montre un taux d’échecs thérapeutiques (lésion résiduelle ou récidivante) compris entre 4,2 % et 32 % selon les auteurs(3). Ce taux d’échecs élevé a incité certains auteurs à proposer une hystérectomie d’emblée au prétexte que l’utérus ne servira plus et que les difficultés de la surveillance augmentent chez les patientes âgées en raison du risque majoré de sténose. À ces arguments, on peut opposer le fait que la réalisation d’une hystérectomie simple risque d’être un authentique sous-traitement d’un cancer méconnu à la colposcopie préopératoire, que l’hystérectomie ne diminue pas le taux de récidives, y compris sous forme invasive au niveau de la tranche vaginale, et que la surveillance du vagin peut se révéler particulièrement difficile du fait de l’enfouissement de la muqueuse au niveau de la tranche vaginale et plus particulièrement dans les angles de la tranche vaginale. Le risque de cancer cervical plus élevé, quel que soit le degré de sévérité de l’anomalie cytologique, et la fréquence élevée de colposcopie non satisfaisante sont deux arguments importants contre la destruction de lésion cervicale chez la femme ménopausée. Difficultés de la surveillance La surveillance des patientes traitées doit permettre la détection des lésions résiduelles et récurrentes à partir desquelles un cancer est susceptible de se développer. Dans une étude rétrospective portant sur 459 CIN 2-3 traités par conisation au bistouri froid ou au laser, le risque de cancer post-thérapeutique observé chez les 43 patientes ménopausées était de 7 %, soit 14 fois supérieur à celui observé chez les femmes non ménopausées(4). Le délai de survenue des trois cancers post-thérapeutiques observés était respectivement 1 an, 16 ans et 16 ans. Compte tenu de ces longs délais, il est recommandé de prolonger la surveillance pendant au moins 20 ans après traitement. Les sténoses post-thérapeutiques sont plus fréquentes chez les femmes ménopausées en raison de l’âge et surtout d’une exérèse plus profonde compte tenu de la non-visibilité de la jonction squamo-cylindrique et/ou de la limite endocervicale de la lésion. Une hystérectomie peut secondairement être proposée lorsque les remaniements après conisation rendent la surveillance impossible. L’association du test HPV aux moyens de surveillance habituelle (frottis et colposcopie) peut être utile compte tenu de l’excellente valeur prédictive négative du test HPV et des difficultés colposcopiques post-thérapeutiques chez la femme ménopausée, mais, à ce jour, aucune étude n’a validé cette modalité de surveillance à cet âge.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :