Publié le 04 sep 2006Lecture 8 min
Les ménométrorragies : stratégie intégrée de prise en charge
F. Van den brule, V. Goffioul, O. Wery, P. Herman, U. Gaspard, CHU Sart Tilman et CHU Notre-Dame des Bruyères, Liège, Belgique
L’investigation des saignements utérins anormaux nécessite la réalisation d’un examen général et pelvien, et d’une échographie vaginale. En cas d’anomalie, une hystéroscopie diagnostique ou une hystérosonographie de contraste seront réalisées. Une biopsie d’endomètre sera obtenue avant ces examens, chez la patiente ménopausée, afin d’éliminer un cancer endométrial évident.
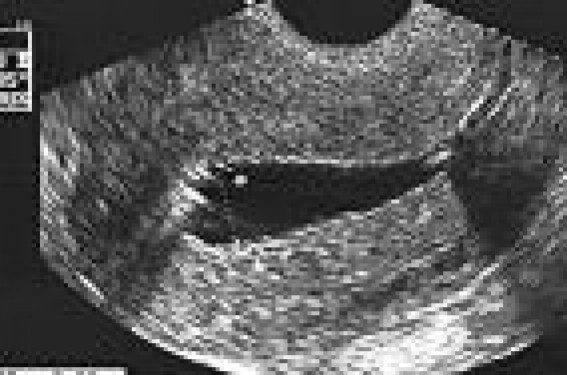
Figure 1. Hystérosonographie de contraste : utérus normal en coupe sagittale. On distingue clairement un endomètre fin et bien visualisé. La prise en charge des saignements utérins anormaux constitue une activité fréquente du gynécologue-obstétricien. Elle doit entraîner une exploration précise, pouvant amener au diagnostic de cancer endométrial ou, plus souvent, de lésions bénignes comme des polypes endométriaux ou les fibromyomes utérins. Idéalement, le diagnostic sera toujours obtenu avant discussion de choix thérapeutique et les investigations nécessaires seront réalisées en ambulatoire avant une décision de traitement médical ou chirurgical. L’échographie, examen de première ligne L’échographie vaginale permet la visualisation de l’anatomie utérine avec une précision de l’ordre du millimètre. La détermination de l’épaisseur endométriale en double couche est utilisée dans la détermination de sa normalité, et on considère habituellement la valeur de 4 ou 5 mm comme le seuil d’épaisseur limite, en dehors d’une stimulation estrogénique. L’échographie vaginale a une excellente valeur prédictive négative, ce qui signifie que l’observation d’un utérus normal, dont l’endomètre est bien visualisé et fin (< 5 mm), révèle le plus souvent un utérus normal. Figure 2. Hystérosonographie de contraste : image de polype endométrial antérieur. L’échographie vaginale a une excellente valeur prédictive négative. En revanche, la valeur prédictive positive de l’examen est faible, ce qui signifie que l’observation d’un utérus échographiquement anormal (par exemple, avec un endomètre épais, de plus de 5 mm) ne prédit pas toujours que l’utérus comporte des lésions significatives. Ces caractéristiques en font dès lors un excellent examen de première ligne(1). L’échographie vaginale constitue un bon examen de première ligne et est rassurant en cas de normalité (endomètre fin et bien visualisé). Dans tous les autres cas, un examen de seconde ligne doit être envisagé. L’hystéroscopie diagnostique reste l’examen clé Les recommandations L’hystéroscopie diagnostique, couplée à la biopsie, est considérée comme le gold standard du diagnostic des pathologies intra- utérines(2). De ce fait, cette technique d’investigation est recommandée par la médecine factuelle (par exemple, www.rcog.org.uk) chez des patientes présentant des saignements utérins anormaux. Cependant, l’hystéroscopie est plus coûteuse et plus invasive et douloureuse que l’échographie, bien que les optiques se soient miniaturisées. Technique La distension utérine pourra être réalisée grâce à l’usage de gaz carbonique ou de liquide physiologique stérile. L’hystéroscopie diagnostique peut être pratiquée soit sous anesthésie générale ou loco-régionale, soit sous bloc paracervical, soit, enfin, sans anesthésie, grâce à la technique dite « atraumatique ». Dans ce cas, l’opérateur n’utilise ni spéculum, ni ténaculum, et réalise tout d’abord une vaginoscopie sous liquide physiologique. L’hystéroscope franchit le canal endocervical à l’aide de la distension obtenue par le liquide physiologique. L’hystéroscopie proprement dite est alors réalisée. Elle présente l’avantage de visualiser l’anatomie endo-utérine en vision réelle, ce qui constituerait un avantage dans le diagnostic de l’adénocarcinome endométrial(3). Elle permet aussi, lorsqu’on utilise un hystéroscope pourvu d’un canal de travail, de réaliser des biopsies dirigées de lésions suspectes. La miniaturisation de certaines techniques connexes, comme de sondes bipolaires, permet également certains gestes thérapeutiques ambulatoires (see and treat). Figure 3. Hystérosonographie de contraste : image de fibromyome antérofundique à composante légèrement sous-muqueuse ; un autre fibromyome, postérieur, est intramural. Limites Cependant, l’hystéroscopie diagnostique ne permet de diagnostiquer les fibromyomes que lorsqu’ils déforment l’anatomie de la cavité utérine. Des études ont démontré que la localisation de ces lésions était beaucoup plus adéquatement réalisée par des techniques échographiques. L’hystéroscopie n’est pas extrêmement utilisée, surtout en dispositif ambulatoire, et souffre d’une image d’« examen générateur de douleurs ». L’hystéroscopie diagnostique est considérée comme le gold standard de l’exploration utérine. Elle permet la biopsie dirigée de lésions endométriales suspectes, ce qui en fait un examen particulièrement indiqué en postménopause. Hystérosonographie de contraste Technique L’hystérosonographie de contraste est un examen qui complète la réalisation de l’échographie vaginale classique ; elle consiste à instiller du liquide physiologique stérile dans la cavité utérine pendant l’examen. Le contraste obtenu permet d’observer les parois cavitaires et l’endomètre en simple couche, ce qui améliore les performances diagnostiques de l’échographie, et permet de clairement visualiser des lésions endométriales focales et les myomes sous-muqueux (figures 1 à 3). Résultats Une métaanalyse récente conclut que la technique permet de bien évaluer la cavité utérine, avec des valeurs de sensibilité et de spécificité qui sont similaires à celles de l’hystéroscopie diagnostique(4). Indications La technique est réalisable dans la plupart des cas, sauf s’il existe une sténose cervicale (plus fréquente en postménopause). Elle est considérée comme moins invasive que l’hystéroscopie diagnostique, mais aussi moins douloureuse et moins coûteuse. L’hystérosonographie de contraste est aussi performante et moins douloureuse que l’hystéroscopie diagnostique, au cours de l’exploration de la cavité utérine. La biopsie d’endomètre, parfois nécessaire La meilleure technique d’imagerie ne donnera jamais une information anatomopathologique. De ce fait, il est parfois nécessaire d’obtenir une biopsie d’endomètre. Celle-ci sera réalisée en ambulatoire, à l’aide d’une Pipelle de Cornier ou d’une curette de Novak, ou, en cas d’impossibilité, par curetage explorateur. Notons que celui-ci ne sera justifié qu’en cas de sténose cervicale empêchant la réalisation de l’exploration en ambulatoire. La biopsie sera spécialement indiquée en cas d’hypertrophie généralisée de l’endomètre, où il faudra exclure une hyperplasie endométriale, ou en cas de métrorragie postménopausique, nécessitant d’exclure un cancer endométrial. Par ailleurs, l’hystéroscopie diagnostique et l’hystérosonographie de contraste, utilisant le liquide physiologique comme milieu de distension utérine, ont été accusées de potentiellement disséminer des cellules d’adénocarcinome endométrial dans le pelvis. Diverses études montrent que ce risque est faible, et ne serait pas significativement différent de celui associé à la réalisation d’un curetage utérin. Néanmoins, il nous semble indiqué de réaliser une biopsie endométriale avant tout geste de type hystéroscopie diagnostique et hystérosonographie de contraste, afin d’exclure, autant que possible, une lésion néoplasique intracavitaire. En cas de saignement postménopausique, la biopsie d’endomètre doit être réalisée avant les examens de deuxième ligne, comme l’hystéroscopie diagnostique et l’hystérosonographie de contraste. Ces gestes sont en effet suspects de disséminer, dans la cavité pelvienne, des cellules d’adénocarcinome endométrial éventuellement présentes dans la cavité utérine. Anomalies de coagulation L’hyperménorrhée peut constituer la symptomatologie d’une maladie de l’hémostase. La plus fréquente de celles-ci est la maladie de von Willebrandt. Elle serait diagnostiquée dans 5 à 20 % des cas d’hyperménorrhée. L’utilité des tests sanguins permettant le diagnostic de cette maladie est discutée, et deux revues portant sur ce sujet sont contradictoires en ce sens(5, 6). Une maladie de von Willebrandt serait diagnostiquée dans 5 à 20 % des cas d’hyperménorrhée. Conclusion La prise en charge diagnostique des pathologies utérines doit permettre d’obtenir un diagnostic précis avant tout choix thérapeutique. L’utilisation adéquate des techniques ambulatoires décrites ici permettra d’orienter la patiente vers la thérapeutique la plus efficace pour son cas.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





