Publié le 01 mai 2012Lecture 7 min
La vitamine D chez l’adulte : recommandations du GRIO
E. MILLARA, Paris
Faut-il doser la vitamine D ? Chez qui ? En fonction des résultats obtenus, qui traiter ? À quelle posologie ? Selon quelle fréquence ? Le traitement préventif se justifie-t-il ? Le GRIO (Groupe de recherche et d’information sur les ostéoporoses) répond désormais à toutes ces questions.
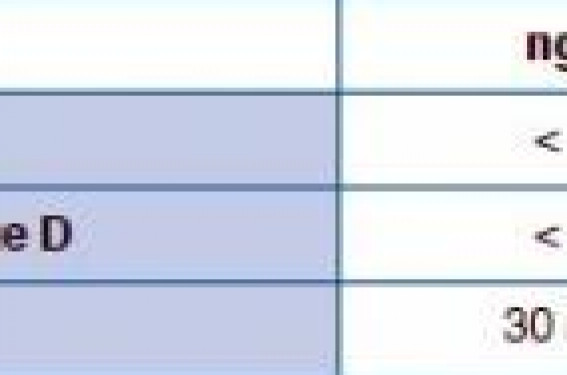
Le déficit en vitamine D est extrêment fréquent Les situations d’insuffisance vitaminique D sont extrêmement fréquentes dans toutes les tranches de la population. Les personnes âgées de ≥65 ans constituent une population à risque, particulièrement lorsqu’elles vivent en institution. D’une façon générale toutes les personnes ne s’exposant pas du tout au soleil (allergie solaire, lupus, conseils médicaux, vêtements couvrants, vie en institution quel que soit l’âge) ont une grande fréquence d’insuffisance et carence en vitamine D. Les patients souffrant de maladies chroniques sont très fréquemment atteints, et le diabète et l’obésité sont considérés comme grands pourvoyeurs d’insuffisance vitaminique D ; il en est de même des femmes enceintes accouchant l’hiver ou au printemps. Aucune classe sociale n’est spécifiquement épargnée. Risque d’ostéoporose, mais aussi de déclin cognitif, de cancer et de surmortalité La carence en vitamine D est génératrice d’ostéoporose, mais également de sarcopénie, de baisse des performances musculaires et de la proprioceptivité, d’altération des fonctions cognitives et d’augmentation du risque de chutes avec, en corollaire, une augmentation de l’incidence des fractures. La carence en vitamine D serait également associée à la morbimortalité cardiovasculaire, en particulier à l’hypertension artérielle, aux infections, à l’augmentation d’incidence de certains cancers (sein, côlon) et de certaines pathologies dysimmunitaires. Enfin, l’insuffisance en vitamine D exercerait une influence sur la mortalité des populations, tandis que l’apport de vitamine D pourrait réduire cette mortalité. Le bon dosage : 25-(OH)-vitamine D (D2 + D3) Le taux de 25-(OH)-vitamine D circulante est un reflet fidèle de l’imprégnation en vitamine D de l’organisme et constitue un marqueur biologique de carence ainsi qu’une cible thérapeutique. Les valeurs seuil en sont les suivantes : Afin d’éviter une sous-estimation du taux plasmatique de vitamine D, l’ordonnance doit bien préciser que le dosage concerne à la fois les vitamines D2 et D3 : on indiquera « dosage de 25-(OH)- vitamine D (D2 + D3) ». Chez qui doser la vitamine D ? Dans les cas où un déficit en vitamine D peut être suspecté, un dosage de 25-OH-vitamine D doit être effectué avant la mise en oeuvre d’une supplémentation, afin d’en définir le schéma posologique : • exposition solaire nulle ou quasi nulle : sujets ne sortant pas, portant des vêtements couvrants, et/ou ayant une contreindication à l’exposition solaire (mélanomes, lupus, etc.) ; • chutes à répétition (sans explication claire par ailleurs) quel que soit l’âge ; • ostéoporose avérée, chez l’homme comme chez la femme, primitive ou secondaire ; • maladie favorisant l’ostéoporose : polyarthrite rhumatoïde, maladie de Crohn ou rectocolite hémorragique, hyperthyroïdie, hyperparathyroïdie, maladie de Cushing, malabsorptions, ménopauses précoces et/ou chirurgicales, aménorrhées prolongées (> 6 mois), conduites addictives (alcoolisme, tabagisme et/ou toxicomanies) ; • médicaments inducteurs d’ostéoporose : corticothérapie au long cours (> 3 mois), anticonvulsivants inducteurs enzymatiques (barbituriques phénylhydantoïnes), héparines au long cours (> 3 mois) y compris HBPM, anti-aromatases utilisés dans le traitement du cancer du sein, analogues de la GnRH (gonadoréline) utilisés essentiellement dans le traitement du cancer de la prostate, de l’endométriose ; • pathologie chronique sévère favorisant l’insuffisance et la carence : hépatopathies, néphropathies, bronchopneumopathies chroniques obstructives, insuffisance cardiaque et/ou respiratoire, cancers, diabète, obésité, maladies autoimmunes. • femmes enceintes devant accoucher à l’hiver ou au printemps. Il est recommandé de répéter le dosage 3 mois environ après la fin du traitement d’attaque et juste avant la prise suivante s’il s’agit de prises espacées. Ce deuxième dosage permettra de définir la posologie du traitement d’entretien qui fera suite au traitement d’attaque, avec si nécessaire un espacement moindre des doses, une posologie plus élevée, des modalités d’administration différentes. Qui traiter ? Une supplémentation doit être instaurée chez les patients dont le dosage de 25-OH-vitamine D montre une carence ou une insuffisance. Toutefois, compte tenu des données épidémiologiques, une approche préventive de supplémentation systématique est légitime pour les sujets de ≥65 ans, chez lesquels la probabilité d’un déficit en vitamine D est extrêmement élevée alors que le risque de surdosage est quasi nul. Comment traiter ? La vitamine D peut être prescrite seule ou en association à du calcium, en doses quotidiennes ou en doses espacées, l’espacement pouvant être hebdomadaire à trimestriel. La dose moyenne est de 800 à 1 200 UI/j correspondant à 5 600 à 7 000 UI par semaine pour les prescriptions hebdomadaires et à 100 000 UI (ampoule buvable) pour les prescriptions trimestrielles. En cas d’insuffisance ou de carence vitaminique D, un traitement « d’attaque » permet de ramener le taux de 25-(OH)-vitamine D au-dessus de la valeur cible de 30 ng/ml. On peut ainsi proposer les schémas d’attaque suivants suivant le taux de 25-OH-D : • < 10 ng/ml : 4 prises de 100 000 UI espacées de 15 jours ; • 10 à 20 ng/ml : 3 prises de 100 000 UI espacées de 15 jours ; • 20 à 30 ng/ml : 2 prises de 100 000 UI espacées de 15 jours. Les posologies fortes (500 000 ou 600 000 UI, 1 à 2 fois par an) ne sont pas recommandées, un essai avec 500 000 UI ayant abouti paradoxalement à un surcroît de chutes et de fractures dans le groupe traité par 500 000 UI une fois par an. Vitamine D et ostéoporose La prise en charge thérapeutique de l’ostéoporose inclut la correction des insuffisances vitaminiques D. La plupart des essais cliniques ont été réalisés en association à un traitement de base par calcium et vitamine D. Une étude observationnelle récente suggère en outre qu’une réplétion vitaminique D serait nécessaire à une efficacité optimale des médicaments antirésorbeurs. Contre-indications et précautions d’emploi Du fait d’un risque potentiel d’hypercalciurie et de lithiase calcique, il est recommandé de surveiller la calciurie (et éventuellement la calcémie) chez les sujets connus comme étant : hypercalciuriques, lithiasiques, ou porteurs de granulomatose (en particulier sarcoïdose). La sarcoïdose en poussée, d’autres granulomatoses telles que la granulomatose de Wegener, certains lymphomes, ou des infections à mycobactéries peuvent susciter un excès de 1-α-hydroxylase extrarénale, et donc de 1,25-(OH)2 vitamine D, et constituent une contre-indication à la supplémentation en vitamine D. Inversement, une sarcoïdose bien contrôlée, en particulier si le patient est sous corticoïdes, représente plutôt une indication à corriger une éventuelle insuffisance vitaminique D. L’hypercalciurie idiopathique et les lithiases rénales constituent des précautions d’emploi mais il est recommandé d’éviter la carence vitaminique D, même en cas d’hypercalciurie. On surveillera dans ce cas les taux de 25-(OH)-vitamine D (et éventuellement la calciurie) sous traitement. Chez l’insuffisant rénal, il est recommandé de doser la 25- (OH)-vitamine D et de corriger une insuffisance < 30 ng/ml, même chez les patients dialysés. POINTS FORTS • Les déficits en vitamine D sont extrêmement fréquents, particulièrement chez les sujets âgés. • Les situations évocatrices incluent l’exposition solaire nulle ou quasi nulle, les chutes à répétition, une ostéoporose avérée, une maladie favorisant l’ostéoporose, des médicaments inducteurs d’ostéoporose, une pathologie chronique sévère favorisant l’insuffisance et la carence. • Dans la plupart des cas, les schémas de supplémentation seront adaptés en fonction de la valeur sérique initiale du taux de 25- (OH)-vitamine D, qui constitue un bon reflet de l’imprégnation en vitamine D. • Toutefois, une approche préventive de supplémentation systématique, sans dosage préalable, est légitime chez tous les sujets de 65 ans et plus, dont la probabilité d’un déficit en vitamine D est extrêmement élevée, alors que le risque de surdosage est quasi nul. • En cas d’insuffisance ou de carence vitaminique D, un traitement « d’attaque » permettra de ramener le taux de 25-(OH)- vitamine D au-dessus d’une valeur cible recommandée de 30 ng/ml. • Le traitement d’entretien est constitué d’une dose moyenne de 800 à 1200 UI/j, en administration quotidienne, hebdomadaire ou trimestrielle.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





