Publié le 19 déc 2010Lecture 10 min
Examens complémentaires dans les cancers du col
J. SALVAT*, A. MELIS**, M.-C. CASILE***, M. LEFEVRE***, *Hôpitaux du Léman, Thonon, **Institut Cancérologique de la Loire, ***CHI Annemasse-Bonneville
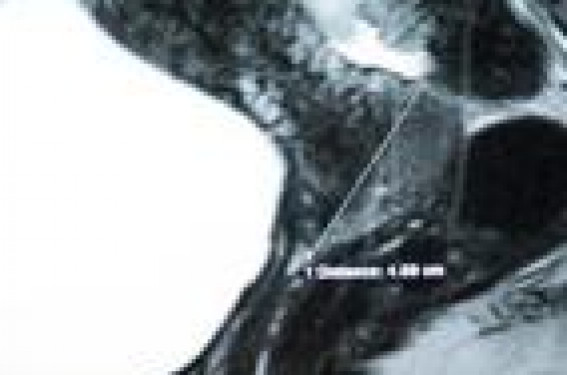
Le stade clinique supposé et l’âge physiologique de la patiente orientent les examens complémentaires dans la prise en charge des cancers du col utérin. Pour les tumeurs T1a1 sans embols, aucun examen complémentaire n’est nécessaire. Pour les tumeurs à partir de T1a2 et au-delà, l’imagerie par résonance magnétique (IRM) incluant les pédicules rénaux a supplanté le scanner. Elle donne les mensurations de la tumeur et analyse son extension locorégionale. Pour les tumeurs ≥ 4 cm (T1B1, T2a), la tomographie avec émission de positons couplée au scanner (TEP-scan) avec éventuelle ponction-biopsie peut confirmer des métastases ganglionnaires à partir de 0,5 cm de diamètre. Les vidéoendoscopies pelviennes et para-aortiques apportent l’histologie qui reste la référence et permet, seule, le diagnostic des micrométastases. En l’absence d’atteinte suspectée sur la TEP-scan, une coelioscopie avec lymphadénectomie lombo-aorto-cave est proposée. Le ganglion sentinelle est prometteur et il est en évaluation.
Le diagnostic de cancer du col reste fait par biopsie de type « punch » sous colposcopie. L’effraction de la basale pour les stades cliniquement décelés est suffisante. Parfois, seule la conisation, pratiquée à la suite de lésions dépistées par frottis découvre un cancer invasif. L’examen clinique a ses limites pour classer les cancers du col selon les critères FIGO et choisir le traitement approprié. La Haute Autorité de Santé (HAS), en collaboration avec l’Institut National du Cancer, vient de proposer une stratégie de prise en charge (1) des cancers du col utérin. Les examens complémentaires non invasifs sont l’imagerie et la biologie. Les examens invasifs font déjà partie du protocole opératoire. Les examens non invasifs Pour la tumeur et son extension locorégionale La clinique Les cancers du col peuvent être décelés cliniquement. Un schéma descriptif initial est effectué. La précision de la clinique comparée au stadage chirurgical est bonne pour les stades précoces Ia, IIa, où elle atteint 76 % (2). Figure 1. Mensuration du col utérin en IRM. Elle est insuffisante et estimée à 21 % pour les stades Ib et plus (2). La précision clinique de 67 % serait insuffisante (3) justifiant des examens complémentaires. L’imagerie L’échographie vaginale est accessible en consultation. Elle mesure rapidement une lésion volumineuse. L’échographie transrectale a été évaluée et elle a une sensibilité intéressante (4,5). Elle est informative mais opérateur- dépendante. – L’IRM est l’examen fondamental. Elle doit comporter une étude « débutant aux pédicules rénaux et allant jusqu’à la symphyse pubienne » (1). L’IRM mesure le diamètre et le volume tumoral de toutes les tumeurs du col (sauf pour les tumeurs de diamètre < 7 mm avec exérèse in sano…) (figure 1). L’IRM différencie les T1B1< 4 cm des T1B2 > 4 cm avec un coefficient r de 0,46 à 0,95 %(6). L’extension isthmique (ou corporéale) est bien vue en IRM et contreindique le traitement conservateur. L’IRM peut exclure l’extension aux paramètres en montrant l’intégrité de l’anneau cervical sur une coupe transversale avec une excellente spécificité (89 %) et une précision de 84 % (3) (figure 2). Elle distingue les IIa des IIIa en montrant l’extension vaginale plus basse que le col vésical sur une coupe sagittale pour les IIIa. Dans les stades III, l’IRM peut confirmer l’extension aux muscles obturateurs internes ou l’atteinte urinaire. Dans les stades IVa, l’IRM suspecte l’invasion des parois vésicales ou rectales. Finalement, l’IRM a une sensibilité de 74 %, supérieure à celle de la clinique pour les stades Ib et plus (2). – Le scanner est surtout performant pour explorer l’extension à distance, hépatique ou thoracique, rare d’emblée. Cet examen est redondant avec l’IRM pour les mesures et l’estimation de l’extension de la tumeur et il n’est plus recommandé (1). – L’UIV n’est plus recommandée (1). Pour les adénopathies L’invasion ganglionnaire dans les cancers du col Figure 2. Intégrité des paramètres en IRM : « lʼanneau de sécurité ». Les cancers du col sont lymphophiles. Les adénopathies sont d’abord pelviennes puis lombo-aorto-caves. Les métastases en « saut » sont rares. Leur connaissance est ancienne. Les adénopathies sont d’autant plus fréquentes que le stade est avancé. L’invasion ganglionnaire est estimée à 15 % pour les stades I, 30 % pour les stades II et 40 % pour les stades III. Nous avions montré avec Daniel Dargent (7) qu’en l’absence d’atteinte « inter-iliaque », il y a peu d’atteinte lombo-aortocave (1 %) ; en présence d’adénopathie pelvienne, il y a 23 % d’atteinte lombo-aorto-iliaque. En cas d’atteinte lombo-aortocave, il n’y a que 14 % d’absence d’adénopathie pelvienne concomitante. L’atteinte lombo-aorto-cave varie dans la littérature. Elle s’aggrave avec le stade. Les rechutes lombo-aorto-caves sont plus rares que les invasions, attestant de l’efficacité des anciens traitements. Les récidives lombo-aorto-caves restent rares pour les petits stades et plus fréquentes dans les stades avancés. La présence d’adénopathie n’intervient pas dans la classification FIGO, mais elle influe sur les traitements : limitation de l’étendue des champs radiothérapiques et/ou chimiothérapie. Au-delà de 15 ganglions réséqués, la connaissance de l’histologie des ganglions aurait une influence sur la survie. Imagerie des adénopathies – La lymphographie a une bonne sensibilité, surtout pour les ganglions lombo-aortiques (88 %). – L’IRM et le scanner apprécieraient l’extension pelvienne et les ganglions de façon équivalente. – La TEP-scan au 18 fluorodésoxy glucose (figure 3) peut être couplée à un scanner. Elle a une bonne sensibilité (75 %) évaluant des atteintes ganglionnaires à partir d’un diamètre de 0,5 cm(8). La TEP a de la valeur surtout en cas de cancer avancé et en cas de négativité des autres examens, IRM ou scanner (tableaux 1 et 2). Elle dépiste des atteintes lombo-aortocaves à distance sus-claviculaire. La TEP est la plus performante dans une revue récente (tableau 3) (9). Au total en imagerie, l’IRM est l’examen le plus sensible, le scanner, le plus spécifique : 97 %. • La TEP-scan n’est pas performante dans le pelvis car uretère ou vessie masquent les ganglions. • TEP et scanner sont des examens plus sensibles que l’IRM pour les métastases ganglionnaires, mais surtout dans les cancers avancés. • La TEP-scan est autorisée dans les cancers du col et elle a de l’intérêt dans les cancers avancés à partir de T1B2. Elle doit être discutée en réunion de concertation pluridisciplinaire (1). L’imagerie du futur comporte l’IRM (UPSIO) et l’IRM de diffusion qui devraient permettre d’abaisser le seuil de détection des métastases ganglionnaires à 2 ou 4 mm (9). La biologie Les carcinomes épidermoïdes sont les plus fréquents (80 %). Les adénocarcinomes (20 %) sont en augmentation. Les plus graves sont les carcinomes à cellules claires, plus exceptionnels. La présence d’embols lymphaticovasculaires est un facteur de risque d’invasion ganglionnaire. Les dosages biologiques L’HAS propose un hémogramme, des tests hépatiques, un bilan rénal avec la créatininémie ainsi que le bilan préopératoire habituel adapté à l’état de la patiente (bilan de coagulation, ionogramme complet, ECG si nécessaires). Le dosage de l'antigène SCC (squamous cell carcinoma) est utile s’il est élevé d’emblée pour le suivi biologique de la patiente. Les taux seuils retenus varient de plus de 6 ng/l à plus de 10 ng/l. Un taux élevé du CA 125 peut faire suspecter une atteinte coelomique de type péritonéal. Il n’est pas recommandé à titre systématique par l’HAS (1). Les critères histo-pronostiques Certains auteurs, tels Sevin (10) et Takeda (11) ont proposé des critères de gravité (encadrés ci-dessus). Les examens invasifs – La cystoscopie et la rectoscopie sont utiles en cas d’invasion de la muqueuse suspectée en IRM. La biopsie est souhaitée (mais pas toujours réalisée quand l’invasion est évidente). – Les vidéoendoscopies ont d’abord été rétropéritonéales et nous les avons initiées (7), puis elles furent transpéritonéales (12). D’abord pelviennes, les vidéoendoscopies ont été complétées par les vidéos lombo-aortiques. L’exploration ganglionnaire pelvienne est utile dans les tumeurs de stade ≥ pT1A2. L’absence d’atteinte ganglionnaire pelvienne autorise la chirurgie conservatrice, trachélectomie de D. Dargent, ou la chirurgie vaginale radicale de type hystérectomie élargie de Schauta. L’absence d’atteinte ganglionnaire pelvienne et l’absence d’atteinte lombo-aortique autorisent une limitation des champs radiothérapiques et la chirurgie conservatrice. Pour les tumeurs volumineuses, l’exploration lombo-aorto-cave se justifie lorsque l’IRM et la TEP sont négatives, qu’il existe une tumeur ≥ pT1B2 (4 cm), ou une atteinte des paramètres ≥ PT2A ou B, ou, surtout, en cas d’atteinte ganglionnaire pelvienne (pN+ pelvien). En cas d’adénopathie suspecte, une biopsie ou une cytologie dirigée sous scanner confirme l’atteinte ganglionnaire lomboaortique suspectée et évite une exploration endoscopique ou chirurgicale. L’abord extrapéritonéal de type Suboth Mitra est préféré par Massi. Le risque chirurgical nous paraît supérieur au risque endoscopique. – Le ganglion sentinelle (tableau 4). L’injection de colorant bleu et d’isotopes autorise le dépistage des ganglions sentinelles. Le colorant et/ou les isotopes aident à l’identification des ganglions par coelioscopie avec une sonde isotopique endoscopique. L’intérêt est de cibler la topographie de la chaîne ganglionnaire envahie. Les ganglions de drainage du col ne sont pas toujours « interiliaques », Ils peuvent être bilatéraux (59 %), ou unilatéraux 40 %. Des métastases « en saut » sont possibles et des micrométastases ont été rencontrées dans 32 %. L’intérêt est de limiter l’exérèse ganglionnaire et les curages extensifs qui sont source de lymphoedème invalidant des membres inférieurs. La technique des ganglions sentinelles est en évaluation. Synthèse pratique Les examens complémentaires dans les cancers du col doivent s’adapter à l’état général de la patiente et au stade défini cliniquement. Seuls les pT1A1, sans microembols ne doivent pas faire l’objet d’un geste complémentaire. Une surveillance simple s’impose. La conisation ou l’hystérectomie totale simple sont possibles, selon le désir de conservation en cas de recoupe in sano. À partir des pT1A2 sur pièce de conisation ou des pT1A1 avec micro-embols, des explorations sont recommandées : IRM (1) pour évaluer le volume tumoral résiduel, les ganglions du pelvis, les ganglions lomboaorto- caves. Au- delà de 2 cm, une curiethérapie préopératoire sera pratiquée. En l’absence d’invasion ganglionnaire prouvée par une coelioscopie avec lymphadénectomie inter-iliaque, les tumeurs < 2 cm peuvent bénéficier des traitements conservateurs comme la trachélectomie élargie de Dargent si l’exérèse est in sano sur l’endocol. Une TEP-scan est peu utile. En cas d’atteinte ganglionnaire, le TDM thoraco-abdominal (ou la radiographie pulmonaire et l’échographie hépatique), le dosage de l’antigène SCC, le dosage du CA 125 et la créatininémie seront discutés. En cas d’envahissement ganglionnaire, une radiochimiothérapie est utile. À partir de pT1B2 (> 4 cm), en plus de l’IRM, une TEP est proposée. La coelio-lymphadénectomie pelvienne sera complétée parfois par une lymphadénectomie pelvi-aorto-cave percoelioscopique en cas de TEP-scan négative. À partir de T3, une atteinte urinaire devra être éliminée par cystos L’intérêt est de cibler la topographie de la chaîne ganglionnaire envahie. Les ganglions de drainage du col ne sont pas toujours « interiliaques », Ils peuvent être bilatéraux (59 %), ou unilatéraux 40 %. Des métastases « en saut » sont possibles et des micrométastases ont été rencontrées dans 32 %. L’intérêt est de limiter l’exérèse ganglionnaire et les curages extensifs qui sont source de lymphoedème invalidant des membres inférieurs. La technique des ganglions sentinelles est en évaluation.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





