Publié le 12 avr 2010Lecture 9 min
Chambres à cathéters implantables. Pose, entretien et gestion des complications
I. KRIEGEL, Institut Curie, Paris
Les chambres à cathéters implantables (CCI) sont un outil essentiel, tout au long de la maladie cancéreuse, qui apportent aux patients sécurité et confort. Les complications ne sont pas rares (6 à 15 % des patients). Il est nécessaire d’établir des pratiques communes, concertées et évaluées (évolution des techniques, réseau de soins).
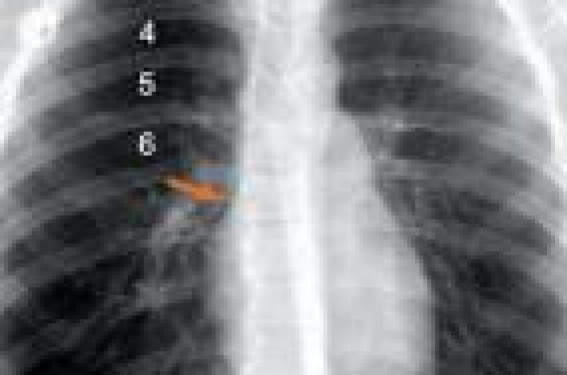
Modalités de pose et complications immédiates La CCI est un dispositif composé d’une chambre d’injection et d’un cathéter central, le plus souvent en silicone. Les consignes relatives à la matério-vigilance et les règles de traçabilité doivent être respectées (carnet de surveillance et carte d’identification). L’information, tant écrite qu’orale, délivrée au patient est désormais largement inscrite dans la loi, au mieux lors d’une consultation dédiée. Le taux de plaquettes avant la pose doit être supérieur à 50 000 et l’INR < 1,5. La stratégie d’arrêt des antiagrégants plaquettaires nécessite une réflexion bénéfice/risque. L’ANAES (Évaluation de la qualité de l’utilisation et de la surveillance des chambres à cathéter implantable : décembre 2000) recommande l’anesthésie locale chez l’adulte et l’anesthésie générale chez l’enfant. Le choix du côté de la pose doit se faire en concertation avec le patient, l’oncologue, le radiothérapeute et l’opérateur. Il est préférable de ne pas poser une chambre implantable en zone irradiée, infectée ou à proximité de métastases cutanées. Choix de la voie veineuse Il se fait selon l’expérience de l’opérateur. Il existe deux techniques d’implantation : la ponction percutanée (par technique de Sedlinger ou sous fluoroscopie en temps réel) et la dénudation chirurgicale. Veine sous-clavière La lettre circulaire DH/EM 1 96- 2517 du 24 mai 1996 recommande de ponctionner la veine sous-clavière en dehors de la pince costo-claviculaire par une approche latérale. Veine jugulaire interne En cas de ponction percutanée, il est fortement recommandé d’utiliser une échographie de repérage ou de guidage de la veine jugulaire. Cette technique permet de diminuer le nombre de tentatives de ponctions veineuses, incriminées dans la genèse de la thrombose, le temps de pose moyen et le taux de complications immédiates. Veine jugulaire externe Le risque thrombogène du cathétérisme de la veine jugulaire externe ne semble pas plus élevé. Veines brachiales Elles présentent un avantage en termes d’accessibilité et de discrétion, mais s’accompagnent d’un taux de thrombose plus élevé (11,4 versus 4,8 %). Veine fémorale Elle n’est utilisée qu’en cas de contre-indications définitives ou temporaires des autres voies (tumeurs médiastinales comprimant la veine cave supérieure, thromboses jugulosous- clavières bilatérales, thromboses caves supérieures, et métastases et lymphangites cutanées étendues). Elle s’accompagne dans la littérature d’un taux plus élevé de thrombose et d’infection. Mise en place Elle doit être réalisée au bloc opératoire ou dans une salle dédiée, par un opérateur entraîné à la pose, dans des conditions d’asepsie chirurgicale. Plusieurs particularités sont à souligner : – la zone d’incision ne doit pas être en regard de la chambre ; – l’opérateur doit s’assurer de la bonne connexion entre la chambre et le cathéter ; – l’opérateur vérifie l’existence du reflux sanguin et rince par une injection. Le site peut être utilisé immédiatement ; Figure 1. Position idéale pour l’extrémité : jonction VCS/OD. Repère : le 6e espace intercostal postérieur. – une radiographie pulmonaire est à réaliser en fin d’intervention pour vérifier la bonne position du cathéter à la jonction OD-VCS (figure 1), facteur indépendant de risque de thrombose (tout cathéter trop court doit être changé) ; éliminer un pneumothorax ; éliminer de rares malpositions (veine azygos, veine mammaire interne, veine cave supérieure gauche persistante) ; – une antibioprophylaxie systématique n’est pas recommandée. Complications périopératoires des CCI : – Échec de pose. – Hématome de la loge opératoire. – Pneumothorax (1 % des poses). – Ponctions artérielles. – Hémothorax et embolie gazeuse. – Pinch-off ou syndrome de la pince costo-claviculaire (figure 2) : dans ce cas, le débit est positionnel et/ou le reflux est intermittent. Cette complication est dépistée par une radiographie de face en position de Sanders : • grade 1 : pincement du cathéter entre la clavicule et la première côte. Tout grade 1 doit être enlevé ; • grade 2 : rétrécissement de la lumière du cathéter ; • grade 3 : rupture avec migration du cathéter. Le fragment rompu doit être enlevé systématiquement par technique radio-interventionnelle au lasso. Manipulations et entretien Les recommandations sont les suivantes : – protocoles écrits, régulièrement révisés et évalués ; – port de gants stériles et d’un masque lors du montage des lignes de perfusion, de la pose de l’aiguille de Huber, de la réfection du pansement (en cas de neutropénie, port d’une sur-blouse) ; – le pansement, occlusif et stérile, et l’aiguille sont changés tous les 8 jours avec visualisation du point de ponction recommandée ; – effectuer une antisepsie cutanée en privilégiant les antiseptiques alcooliques ; – utiliser des aiguilles courbes à biseau, de type Huber, sécurisées, munies d’un prolongateur et de petit diamètre : 0,7 mm (21 ou 22 gauges) pour les injections, perfusions et rinçage, et de 0,9 mm (19 gauges) pour l’administration de nutrition parentérale et de dérivés sanguins ; – assurer le respect du système clos ; – utiliser des lignes à l’aide de compresses stériles imprégnées d’antiseptique alcoolique ; – lors des injections, toujours utiliser des seringues dont le volume est ≥ 10 ml ; – rinçage obligatoire après toute injection médicamenteuse avec 10 ml de solution Na Cl à 0,9 % en actionnant le piston en trois à-coups ; – changer tous les 4 jours les perfuseurs, connexions et prolongateurs (immédiatement après produits sanguins et dérivés lipidiques) ; – le retrait de l’aiguille se fait en pression positive. Il n’existe pas de consensus privilégiant ou non l’utilisation d’héparine. Un entretien en intercure ou à l’issue du traitement n’est pas préconisé. Figure 2. Pinch-off. Surveillance et gestion des complications Figure 3. Absence de reflux : conduite à tenir. Les indicateurs de bon fonctionnement sont la présence d’un reflux veineux, l’absence de douleur à l’injection, un bon débit de perfusion libre, une injection à la seringue aisée. La tendance générale est de conserver la CCI quand c’est possible, tout en garantissant la sécurité. Complications mécaniques Absence de reflux (figure 3) Vérifier le bon positionnement de l’aiguille et le montage et vérifier sur la radio de thorax le bon positionnement du cathéter. Une opacification pourra être utile pour mettre en évidence une fuite, une fissure ou une rupture proximale du cathéter, une gaine de fibrine (figure 4). Un écho- Doppler éliminera une thrombose. En cas d’obstruction du cathéter, effectuer des manoeuvres d’aspiration- injection douces avec une seringue remplie avec 10 ml de solution Na Cl à 0,9 %. Ne jamais tenter de désobstruction sous pression. Poursuivre la procédure, après avis médical, par une désobstruction par fibrinolytiques. La prévention de l’obstruction par un rinçage obsessionnel de la chambre implantable et du cathéter est impérative. Extravasation Les causes peuvent en être une aiguille non en place ou une mobilisation secondaire, occasionnant une fuite. Cliniquement, elle se manifeste par une douleur, une rougeur, un empâtement, un oedème rapidement extensifs. Les drogues à risque sont les anthracyclines, les vinca-alcaloïdes, le taxol. La prévention est essentielle. La gestion de la complication doit être anticipée (lavage-drainage, Savène). Extériorisation de la chambre, ulcérations et nécroses cutanées Complications infectieuses En oncologie, le taux moyen d’incidence des infections est de 0,2/1 000 jours de cathéters (0 à 2,7/1 000 j). Elles doivent être traitées sans délai avec ou sans conservation du DVI, en débutant par des hémocultures centrales et périphériques. Il faudra procéder à l’ablation du DVI en cas de choc septique, d’infection locale profonde, de thrombophlébite ou de DVI inutile. Figure 4. Opacification du cathéter demandée en cas de difficulté d’injection sur cathéter en place. Aiguille de Huber. L’attitude secondaire à 48 h dépend de l’état clinique, de l’existence ou non d’un autre foyer infectieux, du temps différentiel de pousse (cut-off à 2 heures) et de la nature du germe. Le standard thérapeutique est l’ablation du dispositif et une antibiothérapie adaptée au germe et maintenue 14 jours pour les S. Aureus, Candida, et bacilles à Gram négatif, sauf les entérobactéries. Les staphylocoques coagulase-négative sont les germes les plus fréquemment rencontrés. Dans ce cas, on observe 20 % de récurrence si le cathéter est laissé en place versus 3 % s’il est retiré. Complications thromboemboliques : un problème clinique émergent La blessure endothéliale au moment de l’insertion, la stase veineuse due à la présence de matériel intravasculaire et l’hypercoagulabilité liée au cancer sont les principales causes retrouvées. Les caractéristiques d’un thrombus cave supérieur sont d’être localisées, non extensif et non occlusif dans 85 % des cas, ce qui rend compte de l’hétérogénéité clinique. L’incidence des thromboses symptomatiques est de l’ordre de 4 %, soit de 0,2 à 0,3 thromboses/ 1 000 jours de cathétérisme. Un écho-Doppler doit être systématique devant toute dysfonction de cathéter (après une radio pulmonaire). Figure 5. Scanner : thrombose à gauche, perméabilité VCS. Si sa spécificité est de 94 à 100 %, sa sensibilité, plus médiocre, varie selon la topographie de la thrombose : près de 100 % en jugulaire, moins de 10 % dans la veine cave supérieure, d’où l’intérêt de la tomodensitométrie (figure 5). Cet examen est indispensable en cas de suspicion de thrombose cave supérieure ou de pathologie médiastinale préexistante. La prévention primaire n’est pas recommandée. Le traitement curatif repose sur l’utilisation prolongée des HBPM. Le maintien du cathéter nécessite qu’il soit fonctionnel, indispensable, bien positionné, non infecté avec une évolution clinique favorable sous surveillance rapprochée. Un traitement anticoagulant doit être maintenu toute la durée de vie du cathéter. En cas de retrait du cathéter, il n’y a pas d’attitude standard sur la chronologie de mise en route du traitement anticoagulant par rapport au retrait : poursuite des HBPM de 6 semaines à 6 mois en fonction de la progression ou non du cancer.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





