Chirurgie
Publié le 28 fév 2024Lecture 15 min
Prévention et traitement des blessures de l’uretère en chirurgie gynécologique
Jean-Bernard DUBUISSON(a), Jean DUBUISSON(b), Genève*
L’uretère, organe majeur qui traverse de chaque côté le pelvis féminin, mérite encore beaucoup d’intérêt, même si on estime bien le connaître. Blesser un uretère est toujours un problème grave mais heureusement rare. écrire un article sur les blessures de l’uretère en gynécologie pourrait paraître peu captivant, lessavoirs étant les mêmes depuis longtemps. Cela n’est plus vrai du fait des meilleures connaissances en matière de prévention et de prise en charge chirurgicale moins invasive. Ces progrès donnent beaucoup de clarté aux questions et aux réponses que ce sujet engendre.
Les mises au point rapportées dans cet article intéresseront certainement bon nombre de chirurgiens gynécologues. Bien sûr, les plus expérimentés considèrent l’uretère comme un voisin tranquille, mais ils restent toujours attentifs à sa situation et le contrôlent en permanence par la vision ou par la palpation. Pour les gynécologues ayant une expérience plus modeste, ou en cours de formation, une complication urétérale peut heureusement se gérer simplement et sans suites compliquées; mais parfois la blessure n’est pas remarquée et les ennuis s’enchaînent. Cette faute diagnostique peut entraîner des complications rénales et métaboliques majeures et même des séquelles irréversibles. Douleurs imprévues, angoisses liées au pronostic, hospitalisation plus longue, inactivité professionnelle prolongée sont toujours mal vécues par la patiente. Et par voie de conséquence, une procédure médico-légale est quelquefois mise en route.
Causes de blessure de l’uretère
Des blessures urétérales lors de la chirurgie gynécologique s’observent encore. En chirurgie courante, elles arrivent à une moindre fréquence qu’auparavant pour deux principales raisons. La première est que le bilan préopératoire est devenu plus précis avec l’aide de l’imagerie, de l’échographie, du scanner et de l’IRM, et le repérage de l’uretère est donc plus facile. La seconde raison est que le chirurgien d’aujourd’hui a théoriquement une formation qui lui donne la possibilité de choisir une voie d’abord mini-invasive plus adaptée, voie vaginale ou cœlioscopie qu’il maîtrise bien, associant instrumentation classique et nouvelles technologies. En revanche, en cas de chirurgie oncologique, et maintenant en cas de chirurgie complexe de l’endométriose profonde rétropéritonéale, les blessures ou les résections urétérales peuvent advenir accidentellement dans le cadre de la difficulté opératoire observée ou de la résection tumorale indispensable.
La lésion survient dans 0,2 à 1,5 % des opérations gynécologiques pelviennes.
• L’hystérectomie représente la cause de ces lésions dans plus de 50 % des cas, avec reconnaissance immédiate dans seulement un tiers des situations. L’hystérectomie est faite dans la majorité des cas pour une pathologie bénigne, fibrome ou adénomyose. La lésion urétérale s’observe plus classiquement au cours des hystérectomies radicales et de la radiothérapie postopératoire (2 %). Cette fréquence a été réévaluée récemment par Adelman et coll. avec 0,73 % pour l’hystérectomie par cœlioscopie(1).
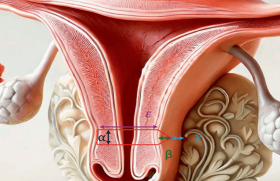
Les zones dangereuses de l’hystérectomie sont bien connues ; la première étant le croisement des vaisseaux utérins. Au cours de l’hystérectomie totale, l’occlusion et la section des artères utérines sont faites au niveau de l’orifice interne du col. La distance entre le col et l’uretère est à ce niveau de 2 cm en général. On comprend pourquoi une hémorragie mal gérée ou une mauvaise vision peut ici expliquer une mauvaise hémostase et une ligature ou une brûlure de l’uretère. Le geste qui consiste à tirer vers le haut l’utérus éloigne l’uretère. Le risque est plus faible en cas d’hystérectomie subtotale.
La deuxième zone qui peut être dangereuse est le croisement des vaisseaux iliaques et la région du ligament infundibulo-pelvien, environ 25 % des cas. Le risque s’observe au cours d’une annexectomie difficile, du fait d’adhérences, de cancer ou d’endométriose. L’obésité aggrave le risque, surtout au niveau des dissections proches du côlon sigmoïde.
Les autres zones moins souvent impliquées sont la colpotomie et sa fermeture, en cas d’hémorragie ou de suture des angles parfois difficile. Plus rarement aussi lors de la repéritonisation. Les taux de complications urétérales ont été étudiés dans plusieurs études importantes.
Kiran et coll. ont étudié 377 073 hystérectomies faites entre 2001 et 2010, dont 1 792 (0,5 %) se sont compliquées d’une lésion urétérale(2). Après 2006, les lésions urétérales ont été analysées en fonction du type d’hystérectomie. Elles ont été plus fréquentes en cas d’hystérectomie radicale abdominale pour cancer utérin (10,7 %) qu’en cas d’hystérectomie pour pathologie bénigne (moins de 1 %). Dans ce groupe, les hystérectomies pour endométriose ont présenté une complication urétérale dans 1,7 % des cas.
De même, Li et coll. ont rapporté un taux d’obstruction urétérale de 2,18 % après hystérectomie radicale avec radiothérapie postopératoire pour cancer(3). Hesselman et coll. ont analysé les cas de 25 354 patientes opérées d’hystérectomie pour lésions bénignes, entre 2000 et 2014(4). Cette étude a aussi montré que l’endométriose augmentait le risque de lésion de l’uretère (ajustés, OR 2,15 ; IC 95 % : 1,34-3,44).
Plus récemment, dans une étude rétrospective, Chang et coll. ont étudié 501 110 femmes ayant eu une hystérectomie pour lésions bénignes, entre 2012 et 2015(5). Les types d’hystérectomie étaient les suivants: totale par laparotomie (56,7 %), totale par laparoscopie (21,1 %), subtotale par laparotomie (11,1 %), hystérectomie vaginale cœlio assistée (9,1 %), hystérectomie vaginale (7 %), subtotale par cœlioscopie (4 %). Les blessures vésico-urétérales étaient de 0,21 % pour la totalité des cas. Le taux le plus élevé de lésions urétérales était observé lors de l’hystérectomie totale cœlioscopique (0,13 %) et le plus bas lors de l’hystérectomie totale abdominale (0,04 %) (p < 0,001). Le risque le plus élevé était noté lorsque l’hystérectomie totale cœlioscopique était réalisée pour endométriose (OR : 6,15 ; IC 95 % : 1,18-31,9 ; p = 0,031) et aussi pour fibromes utérins (OR : 4,15; IC 95 % : 2,13-8,11; p < 0,001).
L’hystérectomie radicale constitue un risque bien particulier.
Les gestes de la technique l’expliquent : dissection de l’uretère jusqu’à son entrée dans le paramètre, puis sa tunnelisation jusqu’à la vessie.
L’hystérectomie radicale vaginale (opération de Schauta) représente aussi le même risque. D’autant que la reconnaissance de l’uretère avec l’approche vaginale et la dissection du paramètre avec la même radicalité que la voie haute est difficile.
• L’annexectomie et le lysis ovarien représentent aussi un risque de lésion urétérale. La blessure s’observe lorsque les adhérences sont sévères ou lorsque la dissection se fait avec une vision non satisfaisante.
• Le cancer de l’ovaire pose souvent les mêmes difficultés opératoires avec en plus l’hémorragie qui est fréquente.
• Le prolapsus des organes pelviens est aussi à citer avec les procédures suivantes : coudures de l’uretère lors des plicatures hautes des ligaments utérosacrés, colporraphie antérieure, ou même repéritonisation de la prothèse lors de la sacrocolpopexie. Cela peut toujours arriver du fait des changements anatomiques provoqués par les descentes souvent importantes du dôme vaginal et de la vessie. Cela peut également s’observer lors des colpopexies du type paravaginal repair.
• Les blessures obstétricales de l’uretère au cours des césariennes et des hystérectomies d’hémostase sont rares : 0,09 % pour Eisenkop et coll.(7), de 0,027 % pour Rajasekar et coll 8). Pendant la césarienne, l’uretère peut être blessé lorsque l’hystérotomie se déchire accidentellement vers le ligament large ou sous la vessie. L’uretère peut être pris par une suture prenant accidentellement l’uretère lors d’un saignement gênant la vision.
Prévention, diagnostic et traitement des lésions traumatiques de l’uretère
Recommandations habituelles
L’étape préalable à toute opération pelvienne est un diagnostic préopératoire précis, clinique et échographique. Cela va sans dire que IRM, uroCT scan, urographie intraveineuse peuvent être nécessaires pour le diagnostic. En cas d’opération gynécologique proche des uretères, ceux-ci sont en général visuellement faciles à repérer. Sinon, ils sont palpés au doigt en laparotomie ou par voie vaginale, ou à la pince atraumatique en cœlioscopie. Une petite pression sur l’uretère suffit en général pour le faire repter. En cas de difficulté, une urétérolyse peut être discutée(9). Lors de celle-ci, il est important d’éviter de blesser les arcades vasculaires en T et de garder au mieux le péritoine accolé à l’uretère. Les pinces d’électrocoagulation et de thermofusion devraient rester à distance des uretères. Les pinces « encore chaudes » ne devraient pas non plus toucher les uretères. En cas de tumeur pelvienne, volumineuse, même non cancéreuse, en cas d’endométriose sévère, l’uretère est souvent fixé à la partie inférieure de la lésion. L’uretère est alors repéré au niveau du promontoire.
La prévention en cas de prolapsus consiste à repérer chaque point passé pour la fixation ou la suspension qui pourrait couder l’uretère, surtout en cas du procédé de plicatures de McCall ou de colpopexie (paravaginal repair).
Recommandations particulières concernant l’hystérectomie cœlioscopique
La fenestration du ligament large, de chaque côté, par incision au niveau de sa pars flaccida juste sous la trompe et le ligament utéro-ovarien, libère l’uretère vers le bas, ce qui rend sans danger l’hémostase et la coagulation de l’annexe. L’utilisation d’un manipulateur intra-utérin combinant canule intra-utérine et cupule vaginale permet la mobilisation de l’utérus vers le haut et latéralement, et ainsi facilite le clivage vésico-vaginal et la coagulation section du pédicule utérin, le tout au contact de la cupule, au ras du col, à distance de l’uretère. La cupule vaginale facilite la colpotomie circulaire faite au crochet monopolaire ou aux ciseaux.
Le niveau d’hémostase des vaisseaux utérins est précis. La coagulation des pédicules utérins est faite à hauteur du torus uterinum, donc au-dessus des piliers vésicaux, loin des uretères qui sont dessous. La dissection des pédicules utérins peut entraîner une hémorragie accidentelle. L’hémostase à l’aveugle par électrocoagulation est inefficace et surtout dangereuse pour l’uretère. En cœlioscopie, il est évident qu’il faut faire comme en laparotomie, c’est-à-dire : compression par une pince avec compresse, aspiration du sang sur la compresse, et ainsi visualisation du vaisseau qui saigne et sa coagulation en sécurité.
En cas de clivage vésical difficile, le remplissage de la vessie par du sérum coloré par le bleu (indigo carmin) permet de repérer le plan de dissection. En cas de volumineux utérus qui risque d’être hémorragique, l’occlusion première de l’artère utérine près de son origine (4 cm dorsalement au croisement) est une sécurité pour prévenir une hémorragie utérine, des hémostases difficiles et un risque urétéral. Sa vision est facile et son occlusion par un clip de titane aussi.
La prévention au cours des césariennes est fondamentale étant donné la fréquence de celles-ci. L’exposition du segment inférieur permet déjà de bien prévoir le lieu d’incision et de gérer toute déchirure accidentelle à proximité de l’uretère. Pression par compresse et aspiration sur compresse permettent de mieux préciser le siège du saignement. Après l’extraction fœtale lors de la césarienne, l’extériorisation de l’utérus éloigne celui-ci de l’uretère. Ce sont les mêmes principes pour l’hystérectomie d’hémostase. Il faut aussi garder à l’esprit que l’hypertrophie du col gravide le rapproche de l’uretère et la dextrorotation habituelle de l’utérus rend plus vulnérable l’uretère gauche.
Conduite à tenir en peropératoire en cas de doute de blessure urétérale
L’urétérolyse est à discuter en premier. Le chirurgien peut avoir un doute en cas d’opération difficile intéressant le territoire de l’uretère. Surtout en cas de vision d’un uretère dilaté ou d’un écoulement d’urine. L’urologue disponible est alors contacté. Le plus souvent quand on a un doute, on ne sait pas où le problème se situe. On envisage l’urétérolyse, en débutant en tissu sain. Il faut vérifier les zones où des ligatures au fil ont été faites. Le fil responsable est ensuite sectionné. Si la compression sur l’uretère est visible ou sa paroi abîmée, une montée de sonde JJ est faite. Si l’injection intraveineuse d’indigo carmin (1 ampoule à 0,8 %) détecte une fistule urétérale par l’écoulement de bleu dans le champ opératoire, le traitement immédiat est fait par anastomose, réimplantation et sonde JJ. S’il s’agit d’une simple brèche incomplète, la suture sur sonde est envisagée. Une brûlure thermique peut être plus difficile à gérer, soit simple montée de sonde soit réimplantation selon sa gravité.
La cystoscopie avec injection d’indigo carmin contrôle la cavité vésicale, les deux orifices urétéraux et l’éjaculation de l’urine, normalement dans les 10 minutes. C’est utile dans les cas d’hystérectomie ou de procédés de Burch difficiles. Toute asymétrie d’éjection va nécessiter des investigations complémentaires.
Conduite à tenir en postopératoire en cas de doute de blessure urétérale
Certaines lésions sont asymptomatiques, et on passe à côté du problème. Mais le plus souvent, en cas de lésion, les suites opératoires ne sont pas toutes simples. La diurèse est conservée du fait de la fonction rénale controlatérale normale. L’obstruction complète ou partielle ou l’extravasation de l’urine dans la région périurétérale entraînent généralement des symptômes variés qui sont la distension abdominale, l’iléus persistant, les nausées, les vomissements, ou des douleurs des flancs, lombaires ou pelviennes. Fièvre et hématurie sont possibles. La perte d’urines par le vagin dans la première semaine est un symptôme caractéristique d’une fistule. Survenant plus tard, elle signe une ischémie urétérale. Les imageries alors demandées – échographie abdominale, uro-scan, IRM, uretéropyélographie rétrograde – vont préciser le diagnostic. Elles imposent l’urgence du traitement en cas d’obstruction et de retentissement rénal susjacent, hydronéphrose voire rupture capsulaire. Les principes du traitement sont de rétablir la perméabilité urétérale et son étanchéité.
Traitements de la lésion urétérale
Que la lésion soit identifiée en per ou en postopératoire, elle doit être gérée en urgence : montée de sonde JJ, néphrostomie percutanée, anastomose urétéro-urétérale,réimplantation urétéro-vésicale.
Morrow et coll. ont effectué une étude rétrospective de 21 cas de lésions urétérales découvertes en postopératoire(10). Les retards de diagnostic étaient observés principalement après chirurgie gynécologique, 84 % dont 52 % après hystérectomie totale abdominale. Le traitement par montée de sonde a été un succès dans 52,4 % des cas avec un temps moyen de placement de 25 jours (IQR : 18,5-42). Les échecs correspondaient aux cas avec un délai moyen de retard pour la montée de sonde de 65 jours (IQR : 10- 91,3). Les succès (27,3 %) ont eu une récupération complète. La chirurgie a été nécessaire dans 6 cas sur 11 (54,5 %). Cette publication démontre l’intérêt de toujours tenter la montée de sonde même en période postopératoire tardive.
En cas de sténose, la montée de la sonde JJ sous fluoroscopie ou cystoscopie est à tenter; le plus souvent avec succès quand la montée est précoce, l’obstruction incomplète ou courte. Le placement de la sonde, laissée plusieurs semaines, règle la complication dans la moitié des cas. La néphrostomie percutanée peut être nécessaire en cas d’échec de montée de sonde JJ ou de rupture capsulaire. Dans ce dernier cas, il faudra gérer l’obstruction avec un geste complémentaire par cystoscopie ou laparoscopie. En cas de fistule urétéro-vaginal, une montée de sonde est à tenter. En cas d’échec, la chirurgie est à discuter tout de suite.
La reperméabilisation urétérale chirurgicale se résume à deux techniques. Le choix de la procédure chirurgicale est relativement facile à faire. La résection suivie d’anastomose urétéro-urétérale est tentée en cas de lésion limitée (moins de 3 cm) du tiers moyen de l’uretère (figure 1). En revanche, la réimplantation urétérovésicale est envisagée si le moignon distal est court ou infiltré de tissu fibreux ou de tissu endométriosique, ou si la zone de continuité est trop longue.
Figure 1. Après section accidentelle de l’uretère droit, préparation des moignons avant reperméabilisation.
Cas de l’endométriose urétérale
Cette pathologie est heureusement rare,représentant moins de 1 % des cas d’endométriose(11,12). Il faut distinguer la forme extrinsèque, quatre fois plus fréquente, de la forme intrinsèque. L’endométriose urétérale extrinsèque peut compliquer toutes les lésions sévères : nodules infiltrants de la cloison rectovaginale et les ligaments utérosacrés, adhérences fibreuses, endométriome ovarien et aussi endométriose vésicale. L’endométriose urétérale intrinsèque intéresse la paroi urétérale, musculeuse et même muqueuse. Le risque de la sténose urétérale ou de l’infiltration endométriosique est l’urétéro-hydronéphrose, avec mort du rein. Le diagnostic est en général fait lors d’une imagerie ou d’une cœlioscopie indiquée devant des signes cliniques d’endométriose ou des douleurs lombo-pelviennes.
Le traitement de l’endométriose urétérale est difficile. Les traitements médicaux, principalement les agonistes du GnRh,sont prescrits en cas de contre-indication immédiate de la chirurgie, associés à la montée d’une sonde JJ. Le traitement chirurgical est souvent cœlioscopique avec résection des lésions d’endométriose profonde, parfois délicate en cas de lésion rectovaginale. Pour l’uretère, le traitement est l’urétérolyse, souvent associée à la montée de sonde JJ pour quelques semaines. Une résection segmentaire de l’uretère peut être nécessaire. Le rétablissement de continuité se fait par réimplantation urétéro-vésicale, plutôt que par anastomose urétéro-urétérale, du fait de la fibrose périphérique endométriosique ou de l’extension lésionnelle. La publication de Cavaco-Gomes et coll. le démontre bien(13). L’analyse de 18 articles incluant 700 femmes avec endométriose urétérale montre que 57 % avaient eu au moins une chirurgie pour endométriose. L’urétéro-hydronéphrose était observée dans 48,3 % des cas. La plupart des patientes ne présentaient pas de symptôme spécifique urinaire. L’urétérolyse a permis le traitement dans 86,7 % des cas. Les autres patientes ont été traitées par résection urétérale. L’atteinte de la cloison rectovaginale et des ligaments utérosacrés était notée respectivement dans 58,8 % et 47,9 % des cas.
EN PRATIQUE
• «Il faut voir l’uretère et l’éviter plutôt que d’éviter de le voir.»
• L’hystérectomie totale est l’opération principalement responsable des blessures de l’uretère.
• Les régions anatomiques où l’uretère peut être blessé sont(1) : le croisement de l’artère utérine(2), le croisement des vaisseaux iliaques(3), le ligament infundibulo-pelvien près de l’ovaire.
• Le contrôle peropératoire des deux uretères est nécessaire à la fin de toute chirurgie pelvienne à risque de lésion urétérale. Il évalue leur calibre, le péristaltisme même si ces points n’éliminent pas entièrement une blessure.
• La cystoscopie peropératoire avec injection intraveineuse d’indigo carmin est utile en cas de doute peropératoire.
• Une cystoscopie normale n’élimine pas complètement une lésion urétérale, spécialement en cas de lésion thermique.
• La découverte d’une lésion urétérale nécessite un traitement immédiat.
• Les blessures peropératoires de l’uretère méconnues sont en général parlantes dans la période postopératoire,spécialement en cas de fistule.
• En cas d’endométriose infiltrante profonde, la prise en charge de l’endométriose urétérale associée est nécessaire du fait des risques rénaux sus-jacents. Elle s’accompagne de l’excision des lésions l’entourant afin d’éviter toute récidive.
* a. Professeur honoraire de l’Université de Genève, chirurgien gynécologue, Institut médico-chirurgical de Champel, Genève.
b. Professeur associé de l’Université de Genève, chirurgien gynécologue, unité de chirurgie gynécologique, Hôpitaux universitaires de Genève.
Les auteurs déclarent ne pas avoir de liens d’intérêt en rapport avec cet article
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :