Publié le 08 jan 2013Lecture 9 min
L’adénocarcinome invasif du col utérin : une entité bien distincte du carcinome épidermoïde
H. SARDAIN*, A. LEMARREC*, F. FOUCHER*, **, V. LAVOUE*,**, S. HENNO***, J. LEVEQUE*,** *Service de Gynécologie, CHU Anne-de-Bretagne, Rennes **Département d’Oncologie Chirurgicale, CRLCC Eugène-Marquis, Rennes ***Service d’Anatomie et Cytologie Pathologi
Les adénocarcinomes représentent environ 10 % de l’ensemble des cancers invasifs du col utérin et se caractérisent par un diagnostic plus difficile en raison de leur développement endocervical, et un pronostic altéré comparativement aux carcinomes épidermoïdes avec une plus grande fréquence de l’atteinte ganglionnaire et de la diffusion métastatique. Leur traitement doit tenir compte de la gravité particulière des facteurs de mauvais pronostic (stade FIGO, taille tumorale, atteinte ganglionnaire, sous-type adénosquameux) en particulier dans les formes évoluées et comprend, à côté de la chirurgie, la radiothérapie et la chimiothérapie.
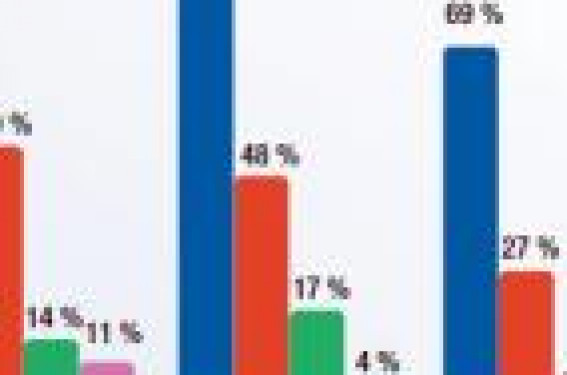
L’adénocarcinome invasif du col utérin (ADC) est le « parent pauvre » de la pathologie maligne cervicale(1), probablement en raison de sa relative rareté en comparaison de celle des carcinomes épidermoïdes (SCC) qui euxmêmes se raréfient : ainsi, la littérature médicale est peu diserte concernant ce sous-type histologique particulier et rares sont les essais thérapeutiques spécifiquement dédiés à l’ADC. Or, il présente nombre de particularités épidémiologiques, diagnostiques, thérapeutiques et pronostiques qui le distinguent du SCC que nous nous proposons de relever dans ce travail. Particularités épidémiologiques (épidémiologie descriptive et analytique) L’ADC représente, dans les principales séries, environ 10 % des cancers invasifs du col utérin ; or, son incidence est en augmentation : – incidence relative par rapport aux SCC (augmentation de 95,2 % pour Smith(2)) ; – mais aussi incidence absolue (chiffres multipliés par 14 (IC : 11-19) en Grande-Bretagne avec un effet de cohorte chez les femmes nées après 1940(3). L’impact du dépistage cytologique est évident pour les SCC (-42 % d’incidence), tandis qu’il l’est moins pour les ADC (-37 % d’incidence) dans le rapport du réseau de surveillance épidémiologique américain entre 1976 et 2000(4) : ces constatations sont retrouvées dans deux métaanalyses à orientation épidémiologique qui relèvent qu’un suivi cytologique est protecteur vis-à-vis de l’ADC (risque relatif de développer un ADC après 1 FCV = 0,58 (0,29-1,18)(5), mais moins que pour les SCC (risques relatifs respectifs 0,68 [IC : 0,56-0,82] pour les ADC et de 0,46 [IC : 0,42-0,50] pour les SCC(6)). On constate par ailleurs, dans l’étude publiée sur les données américaines(4), que l’incidence des Cervical Intraepithelial Neoplasia (CIN) a augmenté (traduisant ainsi l’efficacité du dépistage cytologique), tandis que les adénocarcinomes in situ sont en augmentation sans que cela se traduise par une aussi franche diminution d’incidence des ADC. Une première explication vient des moindres performances de la cytologie dans le dépistage des lésions adénocarcinomateuses qui se développent préférentiellement vers l’endocol, anatomiquement moins accessible à la cytologie (figure 1) : – l’audit du dépistage suédois(7), en se penchant sur les échecs du dépistage cytologique, insiste sur le risque accru d’avoir un ADC plutôt qu’un SCC (RR = 1,59 ; IC : 1,20-2,11) ; – en population, dans l’essai de dépistage italien NTCC(8) qui randomise un dépistage virologique par test HPV versus cytologique, on voit que la cytologie est prise en défaut par rapport à la virologie : au deuxième tour de cet essai, si dans le bras virologie on ne retrouve pas de cancer invasif, il en est retrouvé 9 cas dans le bras cytologie ; mais parmi ces 9 cas de cancers invasifs, 4 d’entre eux sont des ADC (soit un pourcentage de 44 % d’ADC, alors qu’il n’est que de 11 % dans la population italienne en moyenne). Figure 1. La survie globale à 5 ans comparée des séries incluant des ADC, des ADC et des ASC, enfin des ASC seuls selon le stade FIGO(19). L’analyse des facteurs étiologiques responsables des ADC permet de comprendre l’augmentation du nombre absolu des ADC. Deux études majeures désignées pour les ADC donnent des résultats voisins : – les ADC partagent avec les SCC certains facteurs comme l’infection HPV à haut risque (RR = 81,3 ; IC : 42-157,1) chez les porteuses d’HPV à haut risque(5), mais la prévalence des infections à HPV 16 et 18 diffère quelque peu, puisque HPV 18 est retrouvé plus fréquemment en cas d’ADC (présence d’HPV 16 en cas de SCC de 56 % versus 40 % en cas d’ADC, et 16 % versus 35 % en cas d’HPV 18 dans la métaanalyse internationale(6)) ; – les facteurs de la vie reproductive sont également retrouvés à l’identique de ce qui est observé pour les SCC, expliquant l’augmentation absolue du nombre d’ADC observée (nombre de partenaires en premier lieu, premiers rapports sexuels précoces, âge de la première grossesse à terme et nombre de grossesses)(5-6) ; – pour ce qui est de la contraception, si le port du stérilet est protecteur (RR des utilisatrices = 0,41 ; IC : 0,18-0,93), probablement par la réaction inflammatoire induite par ce corps étranger, dans le travail publié par l’IARC(5), la prise d’un estroprogestatif de synthèse pendant > 5 ans est responsable d’une augmentation du RR conséquente de 4,71 (IC : 1,47-15,07) ; – enfin, les deux études ne mettent pas en évidence de rôle du tabagisme(5-6), à l’inverse de ce qui est observé pour les lésions épithéliales. Les éléments du pronostic Les éléments pronostiques des ADC sont identiques à ceux qui sont décrits pour les SCC(9-11) : âge de la patiente (> 35 ans), stade FIGO avec la même importance de la taille tumorale, profondeur de l’atteinte stromale > 10 mm, grade histologique élevé, atteinte ganglionnaire et vasculo-lymphatique tumorale, sous-type histologique (notamment les formes adénosquameuses) (tableau 1). Toutefois, les ADC se distinguent assez nettement des SCC : – la survie globale des stades initiaux est comparable entre les 2 sous-types, tandis que les stades évolués sont grevés d’une mortalité bien supérieure(12-16) (tableau 2) ; – le risque de récidive pelvienne et systémique est presque doublé pour les ADC en comparaison des SCC dans la série de Eifel(13) (respectivement 6,3 % versus 2,6 % pour les tumeurs de < 4 cm) ; SG5 : survie globale à 5 ans * : différence significative XT : chirurgie – XRT : radiothérapie – CT : chimiothérapie – la taille tumorale est, là encore, un point clé avec un pronostic altéré pour les ADC de > 4 cm en comparaison des SCC de taille comparable, en particulier en termes d’évolution métastatique (36,8 % versus 21,2 %)(13) ; – l’atteinte ganglionnaire est, dans les stades précoces, comparable à celles observées pour les SCC : toutefois, si le pronostic des formes indemnes d’atteinte métastatique ganglionnaire est comparable entre les 2 sous-types histologiques(17), la présence de métastases ganglionnaires grève le pronostic des ADC(15,18) (tableau 3) ; – enfin, le sous-type histologique adénosquameux (ASC) a, à l’évidence, un pronostic particulièrement défavorable, à tel point que certains auteurs le soupçonnent d’être le responsable de la mauvaise réputation des ADC avec qui il est souvent confondu(1,19). L’histoire naturelle des ADC est globalement différente de celle des SCC : – comme le suggère le moins bon contrôle local et systémique de la maladie, il est probable que la diffusion de la maladie par voie systémique, notamment hématogène, soit plus fréquente et plus précoce, expliquant le surcroît des métastases ganglionnaires lombo-aortiques, des métastases viscérales et de la carcinose péritonéale(13), ceci étant encore plus marqué pour les ASC(20), ce qui n’est pas sans conséquence sur les propositions thérapeutiques(1) ; – l’existence de métastases ovariennes est le deuxième point remarquable des ADN : elles sont plus fréquentes(21), indépendantes de l’atteinte ganglionnaire et de l’atteinte paramétriale, et auraient un pronostic péjoratif (figure 2)(22). Figure 2. Pourcentage d’atteinte métastatique ovarienne dans les ADC et les SCC(22). Les résultats thérapeutiques comparés Il n’existe pas de publication spécifiquement dédiée à la prise en charge des ADC. Toutefois, des informations utiles émanent des travaux consacrés aux cancers du col utérin dès lors que les ADC sont identifiés comparativement aux SCC ; des conclusions peuvent être déduites des constatations issues de l’analyse de l’histoire naturelle des ADC : – l’essai italien de Landoni(23) qui randomisait des patientes avec un cancer du col de stade IB et IIA entre chirurgie élargie et radiothérapie et comportait 50 patientes ayant un ADC sur les 337 analysées (14 %) a fait craindre une radiorésistance des ADC en comparaison des SCC ; en effet, pour les ADC uniquement le bras chirurgie donnait de meilleurs résultats (statistiquement significatifs) tant en survie globale (70 % versus 59 %) qu’en survie sans récidive (66 % versus 59 %). Toutefois, les doses délivrées dans cet essai ne paraissent pas optimales et plus de la moitié des patientes opérées bénéficiaient d’une radiothérapie adjuvante ; – la radiothérapie pelvienne doit être proposée dans les stades précoces en complément de la chirurgie : dans l’essai du GOG(24) randomisant la surveillance et la radiothérapie pelvienne chez les patientes ayant des tumeurs de > 4 cm ou avec invasion stromale de plus d’un tiers ou une atteinte vasculo-lymphatique, la radiothérapie apporte un bénéfice en nombre de récidives pour les SCC (20 % versus 28 %), mais plus encore pour les ADN et ADS (8,8 % versus 44 %), probablement selon les auteurs par son impact sur la maladie micrométastatique ; – dans le même esprit, l’essai du groupe GOG(25-26) portant sur 268 patientes, dont 50 avaient un ADC avec des facteurs de mauvais pronostic (ganglions envahis et/ou marges positives), qui randomisait radiothérapie contre radiothérapie chimiosensibilisée (cisplatine et 5-fluoro-uracile), met en évidence un bénéfice de la radiochimiothérapie concomitante, mais de manière plus marquée pour les ADC (survie globale à 5 ans dans les 2 bras respectivement : 55 % versus 82 % pour les formes non épidermoïdes contre 69 % versus 80 % pour les SCC) avec, là encore, un impact probable sur la maladie micrométastatique. Conclusion La prise en charge des ADC à un stade précoce ne paraît pas devoir différer de celle proposée pour les SCC, en insistant sur l’intérêt de l’association radiochirurgicale. Toutefois, dans les stades précoces avec facteurs péjoratifs (en particulier la présence d’un envahissement ganglionnaire et une taille tumorale excédant les 4 cm), la radiochimiothérapie concomitante est incontournable avec probablement un bénéfice systémique d’une chimiothérapie adjuvante comportant des taxanes, afin de traiter la propension particulière des ADC à développer des métastases systémiques, sur le modèle de ce qui est aujourd’hui proposé dans les cancers épidermoïdes(27).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





