Publié le 17 juin 2012Lecture 12 min
Stimulations douces et cycles spontanés
M. TOLEDANO*, M. GRYNBERG*,**,*** *Hôpital Antoine Béclère, Clamart, **Univ Paris-Sud, Clamart, ***INSERM, U782, Clamart
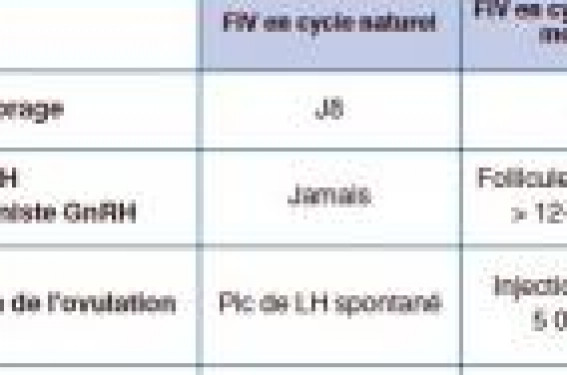
La stimulation ovarienne constitue un des principaux outils dans le traitement des couples pris en charge en assistance médicale à la procréation (AMP). Elle a pour objectif d’augmenter le nombre d’ovocytes recueillis, permettant ainsi de sélectionner les embryons de meilleure qualité pour le transfert. Le protocole de stimulation ovarienne le plus utilisé en fécondation in vitro (FIV) consiste en une désensibilisation hypophysaire par un traitement agoniste du GnRH longue durée, combinée à l’administration de gonadotrophines exogènes. Si l’apparition des agonistes du GnRH a constitué un véritable progrès en AMP, les stimulations ovariennes utilisant ces molécules demeurent coûteuses, complexes, stressantes et associées à un certain nombre d’effets indésirables à court et long termes. Afin de pallier ces inconvénients les protocoles de stimulation modérée font l’objet, depuis quelques années, d’un intérêt croissant (1-5).
Lapparition des antagonistes de la GnRH a permis le développement de protocoles de stimulation ovarienne modérée(2). En effet, l’usage des antagonistes du GnRH permet de débuter une stimulation ovarienne pour FIV au cours d’un cycle menstruel spontané sans perturbation du recrutement folliculaire. Cela permet de profiter de l’augmentation endogène de FSH au cours de la phase de transition lutéo-folliculaire et ainsi d’utiliser une dose moindre de gonadotrophines exogènes. En effet, une élévation modérée mais continue des taux de FSH durant le milieu ou la fin de la phase folliculaire suffit à allonger la fenêtre FSH, permettant un développement multifolliculaire (6). L’ISMAAR consensus a récemment défini les stimulations modérées. Ce sont des stimulations de l’ovulation pour FIV intégrant des protocoles faisant appel soit à l’administration de gonadotrophines exogènes à faibles doses et/ou pendant une courte durée, associées à un antagoniste de la GnRH, soit à des traitements per os (anti-estrogènes ou inhibiteurs de l’aromatase), avec éventuellement des gonadotrophines. La FIV en cycle naturel et semi-naturel est également incluse dans cette définition (7). La FIV en cycle naturel ou semi-naturel La FIV en cycle naturel consiste en un monitorage d’un cycle spontané, sans stimulation associée, suivie de la ponction de l’unique follicule dominant, 36 heures après la survenue du pic de LH. Les taux de grossesses évolutives par cycle de FIV, en cycle naturel débuté, ont été rapportés à 7,2 %, ce qui peut paraître peu acceptable au vu des taux classiquement obtenus en FIV stimulée(8). Cependant, il faut pondérer ces chiffres par la population étudiée, car un grand nombre d’équipes réservent cette indication de FIV aux patientes ayant eu des échecs après stimulation ovarienne. Dans les études randomisées comparant cycles naturels et stimulés(9-12), en dépit du faible nombre de patientes et de cycles, les résultats en cycle spontané tendent globalement à donner de moins bons taux de grossesses. Cependant, une étude a montré, dans une population sélectionnée, qu’après 4 cycles de FIV en cycle naturel, les taux cumulés de grossesses étaient de 46 %(13). Toutefois, cette technique manque de souplesse. Elle nécessite, en effet, un monitorage fréquent afin de cibler le pic de LH et ainsi d’éviter les annulations en cas d’élévation prématurée de cette hormone. Afin de pallier ces inconvénients, a été développée la FIV en cycle naturel modifié (tableau 1). Elle utilise les antagonistes du GnRH en phase folliculaire tardive afin de prévenir l’élévation prématurée de LH. Parallèlement, la poursuite de la croissance du follicule dominant est obtenue par adjonction de gonadotrophines exogènes (« add-back »). Dans la plupart des études, l’administration de ces deux traitements est débutée lorsque le diamètre folliculaire atteint 12 à 17 mm. À ce jour, aucune étude comparative randomisée comparant la FIV en cycle naturel modifié aux protocoles d’hyperstimulation ovarienne contrôlée n’a été publiée. Les résultats dont nous disposons, sont, pour la plupart, ceux de patientes qualifiées de mauvaises répondeuses à une stimulation ovarienne conventionnelle. Dans cette population, les taux de succès sont compris entre 0 et 14 % par cycle débuté(14-18). Une large étude de cohorte a évalué les taux de grossesses cumulés après 3 cycles de FIV en cycle naturel modifié chez des patientes de bon pronostic(19). Sur les 844 cycles menés chez 350 femmes, âgées de 36 ans en moyenne, sans antécédent de stimulation ovarienne pour FIV, les taux de grossesses par cycle étaient compris entre 8,3 et 20,8 %. Par ailleurs, des taux de grossesses de 13,3 % par cycle débuté(20) et 43,8 % après 6 cycles(21) ont été rapportés chez des couples ayant une infertilité d’origine masculine isolée. À Clamart (tableau 2), entre 2004 et 2010, 786 recueils ovocytaires après FIV en cycle naturel modifié ont été pratiqués chez des patientes ayant des échecs de FIV stimulées ou des paramètres de réserve ovarienne incompatibles avec une stimulation ovarienne. Les taux de grossesses cliniques étaient de 13,2 % par cycle et de 30,5 % par transfert. Les taux d’annulation étaient de 16,4 % par cycle. Protocole associant CC/hMG Le citrate de clomiphène (CC) est un anti-estrogène utilisé en médecine de la reproduction depuis de nombreuses années en raison de sa praticité (traitement per os) et de son faible coût. En réduisant le rétrocontrôle négatif des estrogènes sur l’hypophyse, il permet une libération de FSH qui peut être couplée à une administration de gonadotrophines exogènes en vue d’une stimulation ovarienne. En effet, l’action synergique de ces deux molécules permet une réduction du nombre d’unités de gonadotrophines exogènes nécessaires pour obtenir une stimulation multifolliculaire et de compenser les effets négatifs des anti-estrogènes sur l’endomètre (22), maintenant ainsi les taux d’implantation embryonnaire. Plusieurs essais randomisés ont comparé les résultats de la FIV avec des protocoles CC + gonadotrophines versus protocole agoniste du GnRH long. Dhont et coll. ont retrouvé dans le groupe CC, malgré une durée de stimulation et un nombre d’ampoules de gonadotrophines réduits, des taux d’annulation plus élevés et des taux de grossesse diminués (23). Plus récemment, il a été montré que la stimulation associant CC et hMG donne des taux de grossesses et d’annulations comparables à ceux du protocole agoniste long (24) tout en permettant une réduction des doses de gonadotrophines administrées. Lin et coll., dans une étude prospective randomisée, ont montré que l’association des antagonistes du GnRH en cours de stimulation par un protocole CC/hMG, permet l’obtention de taux de grossesses similaires à ceux du protocole agoniste long avec une réduction du nombre d’ampoules de gonadotrophines, de la durée de stimulation et du nombre d’ovocytes recueillis (25). Ces données confirment celles de deux études rétrospectives plus anciennes (26,27). Néanmoins, il est à noter qu’une étude comparative non randomisée entre ces deux mêmes protocoles retrouvait des taux de grossesses inférieurs lorsque le CC était utilisé (28). L’apport de l’association d’un antagoniste du GnRH aux stimulations associant CC + hMG reste débattu. Une étude randomisée a retrouvé des taux similaires de grossesse avec ou sans adjonction d’antagonistes (29). L’intérêt d’une désensibilisation hypophysaire en cas d’utilisation du CC est probablement fonction du dosage utilisé et de différences interindividuelles. Il n’existe pas de données probantes sur l’intérêt d’utiliser de l’hMG ou de la FSH recombinante en association au CC, ni sur celui d’associer ou non une supplémentation en LH recombinante en cours de stimulation (30,31). Par ailleurs, le régime optimal d’administration de gonadotrophines n’est toujours pas connu. Au total, même si les données disponibles sont insuffisantes pour évoquer un bénéfice de l’association CC + gonadotrophines en stimulation multifolliculaire, le faible coût de ce traitement pourrait en faire une thérapeutique envisageable dans des indications qui restent à définir. Association de gonadotrophines exogènes à faibles doses et d’un antagoniste du GnRH La stimulation ovarienne modérée, au cours de laquelle l’administration d’une faible dose de gonadotrophines est retardée au milieu de la phase folliculaire, est basée sur le concept de fenêtre FSH(32). Ce type de schéma d’administration de la FSH exogène induit un développement multifolliculaire. L’ajout d’un antagoniste du GnRH a pour objectif de prévenir les élévations prématurées de LH(33). Dans une étude pilote, il a été montré que l’administration de FSH à faible dose peut être retardée au 7e jour du cycle(34), avec toutefois une réduction du nombre de follicules dominants obtenus comparativement à une stimulation débutée plus tôt dans le cycle. En 2003, Hohmann et coll., ont mené une étude prospective randomisée chez 142 patientes, comparant trois protocoles de stimulation différents : • stimulation ovarienne modérée avec 150 UI/j de FSH à partir du 5e jour du cycle associée à un antagoniste du GnRH à partir du 14e jour du cycle ; • protocole agoniste long conventionnel ; • protocole antagoniste conventionnel avec début d’administration de FSH en phase folliculaire précoce. Dans cette étude, les taux de grossesse étaient comparables dans les trois groupes de patientes, avec une réduction de la durée de stimulation et de la quantité de gonadotrophine nécessaires dans le protocole de stimulation modérée(35). Par ailleurs, le taux d’embryons « tops » était significativement plus important en stimulation modérée comparativement au protocole agoniste long (55 % vs 37 %). Heijnen et coll. ont montré, sur 800 cycles consécutifs chez 404 patientes, que ce même protocole de stimulation modérée, avec transfert d’un embryon, donne à un an, comparativement à un protocole de stimulation conventionnelle avec transfert de 2 embryons, des taux de grossesses comparables (43,4 % vs 44,7 %, respectivement) en dépit de stimulations plus courtes, moins coûteuses, nécessitant une réduction du nombre d’ampoules de FSH. L’acceptabilité des traitements ne différait pas dans les deux groupes. Les taux de grossesses gémellaires étaient diminués en cas de stimulation modérée associée au SET (36). Il est toutefois à noter que, dans cette étude, les taux de grossesses, tout au long de la période étudiée, étaient plus bas dans le groupe de patientes ayant eu une stimulation modérée, avant de rattraper ceux des femmes avec stimulation conventionnelle à un an. Stimulations modérées, qualité embryonnaire et implantation Un certain nombre d’études ont évoqué une possible altération de la qualité embryonnaire, tant d’un point de vue morphologique que chromosomique (37,38). Ce phénomène pourrait résulter de l’interférence avec la sélection naturelle des ovocytes de meilleure qualité, ou de l’exposition des follicules en croissance aux effets potentiellement négatifs de la stimulation ovarienne. L’objectif de la stimulation ovarienne modérée étant de se rapprocher de la physiologie, une des attentes est l’amélioration de la qualité embryonnaire. Dans une étude randomisée, Baart et coll. ont montré, en utilisant une technique de FISH, une réduction des aneuploïdies des embryons humains après stimulation modérée, comparativement à une stimulation conventionnelle (38). Une métaanalyse récente a, par ailleurs, mis en évidence des taux d’implantation supérieurs après recueil d’un nombre modeste d’ovocytes après « mild stimulation », comparativement à ceux obtenus après recueil d’un même nombre d’ovocytes au cours d’un protocole de stimulation de FIV classique (39). Ainsi, les auteurs concluaient que le peu d’ovocytes récupérés après stimulation modérée représentait un groupe homogène d’ovocytes de bonne qualité. Un des inconvénients potentiels des stimulations modérées avec recueil d’un faible nombre d’ovocytes pourrait être la réduction du nombre d’embryons disponibles pour la cryopréservation. Cela doit toutefois être pondéré par le fait qu’il ne semble pas exister de différence en termes de nombre d’embryons de bonne qualité obtenus avec un protocole conventionnel de FIV ou une stimulation modérée(38). Stimulations modérées, et réceptivité endométriale La stimulation ovarienne affecte la fonction du corps jaune avec, en contrepartie, la survenue de perturbations de la phase lutéale et une altération de la réceptivité endométrriale. Cet effet délétère de la stimulation ovarienne est tenu pour responsable de nombreux échecs d’implantation embryonnaire (40). Bien que les mécanismes physiopathologiques impliqués soient relativement méconnus, les taux de stéroïdes sexuels supraphysiologiques atteints après stimulation multifolliculaire conventionnelle pourraient être impliqués (41). Ainsi, les stimulations modérées, en réduisant les taux de stéroïdes circulants, pourraient améliorer les taux d’implantation embryonnaire. Toutefois, aucune donnée probante ne peut, à ce jour, attester de ce fait. EN PRATIQUE • En dépit d’un intérêt croissant pour les stimulations ovariennes modérées, il n’existe pas de base scientifique suffisante pour proposer d’emblée la stimulation modérée à toutes les patientes. • Les taux de grossesse par cycle de stimulation avec protocole classique restent supérieurs à ceux obtenus avec les stimulations modérées chez des patientes non sélectionnées. • Si l’acceptabilité des traitements est probablement similaire entre stimulation standard et stimulation modérée, il faut tenir compte des habitudes culturelles qui favoriseront plutôt une technique de stimulation que l’autre. • Des études complémentaires restent nécessaires pour trouver réellement la place des stimulations modérées dans la prise en charge des couples en AMP.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





