Publié le 02 mai 2016Lecture 10 min
Comment traiter les CIN3 ?
J.-J. BALDAUF, C.Y. AKLADIOS, E. BAULON, V. THOMA, Hôpital de Hautepierre, Hôpitaux universitaires de Strasbourg
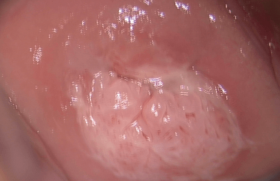
Le choix de la méthode thérapeutique des CIN3 doit être fait avec le double souci de la meilleure efficacité et de la moindre iatrogénie. La colposcopie préalable est essentielle pour ce choix et pour le juste dimensionnement de la conisation qui constitue la méthode de référence.
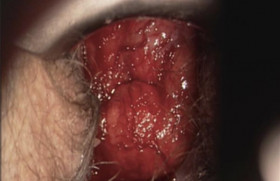
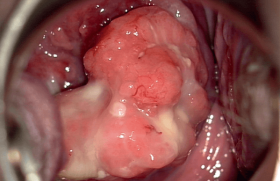
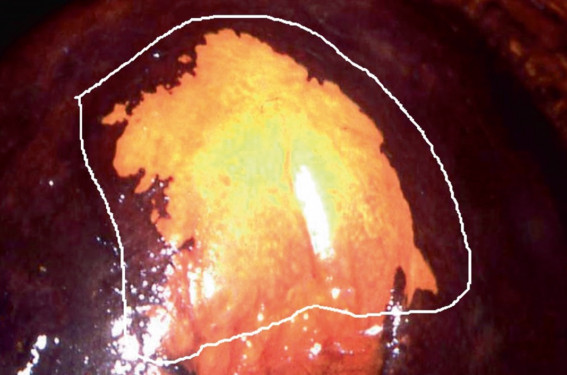
Les néoplasies intra-épithéliales cervicales de grade 3 (CIN3) sont des lésions asymptomatiques. Leur traitement n’est justifié que pour éviter leur évolution vers un cancer. La conisation à l’anse diathermique (CAD) permet d’obtenir des taux de guérison proches de 95 %. Compte tenu de la diminution de l’âge moyen de survenue des CIN et parallèlement à l’augmentation de l’âge moyen des femmes enceintes, une proportion de plus en plus importante de femmes devant être traitées pour une CIN présente encore un désir de grossesse. Le choix de la méthode thérapeutique doit par conséquent être fait avec le double souci de la meilleure efficacité et de la moindre iatrogénie. Données épidémiologiques et enjeux Les données épidémiologiques récentes suggèrent une augmentation de l’incidence et de la prévalence des CIN3 et une diminution de la moyenne d’âge des patientes porteuses de la lésion. Une analyse des données de huit registres de cancer appartenant au réseau national des registres de cancer français (Francim) a permis de fournir l’incidence des lésions préinvasives du col de l’utérus (CIN grade 2 ou 3, carcinomes in situ) entre 2000 et 2009 dans les départements suivants : Doubs, Isère, Loire-Atlantique, Manche, Bas-Rhin, Haut-Rhin, Somme et Tarn. Ces départements regroupent 10 % de la population féminine française. En 2009, les femmes âgées de 25 à 34 ans avaient le taux spécifique d’incidence de lésions pré-invasives le plus élevé (83,8 nouveaux cas pour 100 000 femmes). Dans cette tranche d’âge, une augmentation annuelle du taux d’incidence de l’ordre de +2,5 % a été observée entre 2004 et 2009. Un recensement anatomopathologique exhaustif des lésions prénéoplasiques du col de l’utérus, établi pour l’année 2006 dans le département des Alpes-Maritimes, a montré un taux maximal d’incidence des CIN3 pour la tranche d’âge 30-34 ans (262 CIN3 pour 100 000 femmes) et un taux de 88 CIN3 pour 100 000 femmes âgées de 20 à 25 ans, bien que le dépistage ne soit pas recommandé dans cette tranche d’âge en France. Pour les patientes porteuses d’une CIN3, le risque de développement d’un cancer au bout de 30 ans est estimé entre 31 % et 50 % en l’absence de traitement et à 0,7 % chez les patientes traitées. Les délais de développement d’un cancer à partir d’une CIN3 varient entre 5 et 19 ans en moyenne, mais des évolutions plus rapides sont régulièrement rapportées et plus particulièrement en cas d’infection par HPV16. Les données épidémiologiques récentes suggèrent une augmentation de l’incidence et de la prévalence des CIN3 et une diminution de la moyenne d’âge des patientes porteuses de la lésion. Pour les patientes porteuses d’une CIN3, le risque de développement d’un cancer est estimé entre 31 % et 50 % en l’absence de traitement au bout de 30 ans. Répercussions obstétricales du traitement Dans la littérature, le taux d’accouchements prématurés chez les patientes conisées varie selon les études entre 6,5 % et 25,5 %. Dans 14 études sur 18 analysées dans une revue de la littérature, la CAD est responsable d’une augmentation significative du risque d’accouchement prématuré (RR compris entre 1,4 et 7 selon les études). Dans deux études, l’augmentation n’est pas significative et les deux dernières montrent une diminution non significative de ce risque(1). À l’inverse, les méta-analyses et revues de la littérature montrent soit une absence d’augmentation de la morbi-mortalité périnatale après traitement destructeur, soit une augmentation très faible du taux de prématurité avec un risque relatif ajusté en fonction de l’âge, de la parité et du tabagisme égal à 1,5 (1,3-1,7)(1). Les différentes méthodes de traitement Une analyse publiée en 2013 dans la Cochrane Database et portant sur 29 essais randomisés a montré qu’aucune méthode de traitement des CIN n’apparaît significativement plus efficace en termes de fréquence des lésions résiduelles(2). Il convient toutefois d’insister sur un inconvénient majeur de l’en semble des méthodes de traitement destructeur : l’absence de pièces opératoires. En effet, l’impossibilité de réaliser un examen histologique prive le thérapeute de deux renseignements essentiels : celui concernant le caractère complet ou non du traitement et celui concernant l’existence d’un foyer micro-invasif ou invasif occulte, non repéré précédemment à la colposcopie. Entre 0,5 et 8 % de cancers sont ainsi découverts à l’examen des pièces d’exérèse. La non-reconnaissance de l’exérèse incomplète ou du cancer infraclinique constitue une des explications possibles de la majoration significative du risque de survenue d’un cancer après un traitement initial des CIN par cryothérapie comparativement aux conisations (risque relatif ajusté 2,98 [2,09-4,26])(3). La conisation à l’anse diathermique (figure 1) La conisation à l’anse diathermique a connu une formidable expansion en raison de son coût faible, de son apprentissage facile et de la simplicité de sa mise en œuvre. La rapidité de la procédure est l’un de ses principaux avantages. Elle permet la réalisation de ce geste dans la très grande majorité des cas sous anesthésie locale en consultation externe ou dans une unité de chirurgie ambulatoire. La forme et la taille de l’anse doivent être adaptées à la lésion afin d’obtenir une exérèse complète et une épargne maximale de tissus cervicaux sains. Une résection endocervicale complémentaire avec une anse de petit diamètre peut s’avérer nécessaire lorsque la hauteur de l’exérèse à réaliser est supérieure au diamètre des anses. Globalement, les conisations des lésions CIN2+, aboutissent à 18 % de lésions résiduelles lorsque les résections initiales sont non saines et 3 % lorsqu’elles sont en limites saines. Même si le mécanisme physiopathologique de l’insuffisance fonctionnelle cervicale post-conisation aboutissant à l’accouchement prématuré n’est pas totalement connu, il existe dans la littérature un consensus quasi unanime pour désigner la profondeur de l’exérèse comme un facteur directement corrélé au risque d’accouchement prématuré et de rupture prématurée des membranes. Ainsi, le risque de prématurité augmente de 6 à 7 % avec chaque millimètre de profondeur d’exérèse supplémentaire au-delà de 10 à 12 mm. Pour obtenir une efficacité thérapeutique maximale, tout en minimisant l’impact obstétrical du traitement grâce à l’épargne optimale des tissus sains adjacents, des travaux récents ont montré l’intérêt de réaliser la conisation sous contrôle colposcopique(4). Pour améliorer l’appréciation du caractère complet de l’exérèse, certains préconisent un curetage endocervical associé à la conisation plutôt qu’une recoupe endocervicale afin de limiter la hauteur de l’exérèse. Comparée à l’analyse de la marge endocervicale, la sensibilité du curetage endocervical peropératoire pour le diagnostic d’une éventuelle lésion résiduelle varie entre 39 et 75 % alors que celle de l’analyse des marges varie entre 49 et 98 %(5). Le curetage endocervical et l’analyse des marges ont été identifiés comme des facteurs de risque indépendants pour le diagnostic des lésions résiduelles. La fréquence des lésions résiduelles passe de 38 % si seules les marges sont histologiquement non saines, à 67 % si en plus un curetage endocervical est positif. Figure 1. Début de l’électroconisation d’une CIN3. Les méthodes destructrices Le traitement destructeur ne doit être entrepris qu’en l’absence de signes de gravité colposcopique, pour des lésions de petite taille totalement visibles et en cas de colposcopie satisfaisante (figure 2). Figure 2. CIN3 éligible au traitement destructeur (vue colposcopique après application d’acide acétique). En pratique, une application de lugol permet de repérer les limites externes de la lésion que le traitement destructeur comme l’exérèse doit déborder avec une marge de sécurité d’environ 3 mm (figure 3). Figure 3. CIN3 limites du traitement destructeur (vue colposcopique après application de lugol). La faible propagation de l’énergie cantonne les dégâts thermiques à 0,1-0,5 mm et favorise la précision du geste et la qualité de la cicatrisation. Très peu d’études concernent des résultats à long terme de la vaporisation des CIN3. Dans un travail récemment publié, le taux de récidives cumulées atteint 22,6 % à 12 mois et 42,5 % à 38 mois(6). La cryothérapie repose sur l’application d’une cryode pendant environ 3 minutes. Deux phases de congélation à 5 minutes d’intervalle sont préconisées pour optimiser la cryonécrose tissulaire dont la profondeur est inférieure à 5 mm. Les avantages de cette méthode sont le faible coût et le faible risque d’hémorragie peropératoire. Ses principaux inconvénients sont l’absence de contrôle de la profondeur de la destruction et la difficulté d’application des cryodes en cas de remaniement cicatriciel ou de lésion jonctionnelle. De nombreux auteurs réservent cette méthode aux petites lésions sans extension endocervicale, conformément aux recommandations de l’OMS. Une méta analyse de 77 études, dont 15 essais randomisés, et portant sur 28 827 CIN montre une guérison de 85 % des CIN3 traitées par cryothérapie(7). L’hystérectomie En traitement de première intention, elle apparaît à la fois excessive et inadaptée. Elle comporte un risque de sous traitement en cas de lésions micro-invasives ou invasives méconnues au bilan préopératoire et ne garantit ni l’absence de récidives vaginales ni la survenue d’un cancer du vagin. En cas de conisation, la profondeur de l’exérèse doit être limitée au juste nécessaire car le risque de prématurité augmente de 6 à 7 % avec chaque millimètre de profondeur d’exérèse supplémentaire au-delà de 10 à 12 mm. Le traitement destructeur ne doit être entrepris qu’en l’absence de signes de gravité colposcopique, pour des lésions de petite taille totalement visibles et en cas de colposcopie satisfaisante. Surveillance post-thérapeutique nécessaire Quelle que soit la méthode de traitement des CIN3 mise en œuvre, la surveillance post thérapeutique doit permettre la détection des lésions résiduelles et/ou récurrentes avant qu’elles n’évoluent vers un cancer. Ces lésions surviennent en général dans les premières années postopératoires. L’incidence des cancers invasifs apparaît 6 fois plus élevée après traitement d’une CIN que dans un groupe témoin. L’augmentation d’incidence persiste pendant 20 à 25 ans et existe même chez les patientes hystérectomisées. Conclusions • La conisation constitue le traitement de référence des CIN3. Les dimensions de l’exérèse dépendent de la taille et de la situation de la lésion sur le col. • Un traitement par destruction ne peut être proposé que pour les lésions de petite taille, de situation exocervicale totalement visible à la colposcopie. • La colposcopie préalable à tout geste thérapeutique est par conséquent essentielle, tout comme la surveillance postthérapeutique prolongée pendant 20 à 25 ans.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :