Chirurgie
Publié le 04 nov 2021Lecture 9 min
Préserver ou non l’utérus lors de la cure de prolapsus par promontofixation
Zednek RUSAVY, Département d’obstétrique-gynécologie, faculté de médecine de Plzeň, université Charles-de-Prague
L’objectif de cet article est d’apporter une information actualisée pour faciliter la décision entre l’hystérectomie ou la préservation utérine pendant la promontofixation. La littérature disponible suggère un résultat anatomique et fonctionnel comparable à long terme, hormis un taux plus élevé d’échec dans le compartiment antérieur en cas de sacrohystéropexie. Les enquêtes suggèrent que la plupart des femmes préfèrent la préservation utérine. Cependant, les avantages de la conservation utérine doivent être pondérés par le risque plus élevé de morbidité et de complications et par le risque de développement ultérieur d'une pathologie utérine. La patiente doit être pleinement informée pour prendre la décision finale.
La préservation de l'utérus est considérée comme importante pour de multiples raisons biologiques, culturelles, religieuses, éthiques et/ou philosophiques en dehors de la grossesse. Dans certaines sociétés, les femmes hystérectomisées se sentent inférieures et l’utérus contribue à leur identité(1-5).
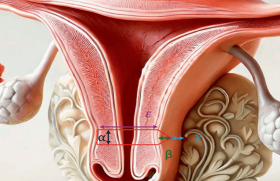
Traditionnellement, une hystérectomie était considérée comme un geste habituel au cours de la chirurgie de prolapsus. Au début du xxe siècle, Bonney a montré que ce n’est pas le col utérin ou l’utérus, mais le soutien vaginal qui est responsable de la descente des organes pelviens. Au contraire, l’utérus empêche l’inversion totale du fond vaginal grâce à ses moyens de suspension supérieurs. Donc, l’utérus est la victime et non la cause du prolapsus(6). Au cours de la dernière décennie, la meilleure connaissance du soutien des organes pelviens et le développement de techniques chirurgicales reconstructives ont contribué à une augmentation importante du taux de conservation utérine. La nécessité de l’hystérectomie est remise en question aujourd’hui sur la base d’arguments anatomiques, de résultats fonctionnels, d’impact sur la qualité de vie et la sexualité, du risque de complications et du choix des patientes. Bien que le sujet soit toujours débattu, la tendance actuelle est en faveur des techniques de préservation utérine(7-9).
La promontofixation peut être réalisée avec hystérectomie totale ou avec préservation de l’utérus ou de son col. Donc, chez une femme ayant un projet de grossesse accompli ou après la ménopause, sans pathologie nécessitant une hystérectomie (cancer, certains états précancéreux, fibromes, etc.), les indications d’hystérectomie associées à la promontofixation sont discutées.
L'approche uro-gynécologique appropriée consiste avant tout à respecter ces choix tout en fournissant une évaluation professionnelle actualisée de la question(10). Aujourd’hui, les femmes veulent être davantage actrices de leurs soins. Elles sont largement informées grâce aux ressources des médias accessibles au public et attendent d’être maîtresses de la décision finale dans l’indication des chirurgies fonctionnelles. Par conséquent, nous devons veiller à leur fournir des informations fondées sur des preuves de manière claire, équitable et non biaisée pour qu’elles puissent prendre des décisions éclairées. L’objectif de cet article est de faciliter les consultations concernant l’hystérectomie et la préservation utérine en promontofixation.
Résultats anatomiques
Bien qu’il existe suffisamment de données sur la promontofixation associée à l’hystérectomie, pour la comparaison correcte, il n’y a pas suffisamment de preuves concernant l’impact de sacro-hystéropexie à long terme. Cette situation est encore compliquée par la diversité des pratiques de sacro-hystéropexie décrites dans la littérature. Il n’existe aucune étude critique ni de recommandations pour le choix du type de sacro-hystéropexie(11). En outre, l’interprétation et la synthèse des résultats d’efficacité sont difficiles en raison de l’hétérogénéité des méthodes de recherche utilisées pour étudier ces chirurgies.
Dans la métaanalyse de Meriwe-ther et coll., la conservation utérine n’exposait pas à un risque majoré de récidive de l’étage moyen et ne semblait pas non plus réduire le taux de cystocèles secondaires, bien que les définitions de récidive de prolapsus soient assez hétérogènes(12). De plus, il faut noter que le groupe hystérectomie comportait des hystérectomies totales et subtotales, ce qui pose un problème d'interprétation des données. Il existe peu d’études comparant la promontofixation avec ou sans hystérectomie lors de leur cure de prolapsus. Certains auteurs n’ont pas trouvé de différence significaive dans le résultat anatomique(13,14). Néanmoins, d’autres études ont démontré un taux de réussite objectif supérieur après promontofixation avec hystérectomie vs sacro-hystéropexie avec un suivi de 12 mois(15,16). Gagyor et coll. ont montré un taux de récidive plus élevé dans le compartiment antérieur seulement après sacro-hystéropexie comparativement à la promontofixation avec hystérectomie totale (21,1 % vs 52 %)(17).
Une tendance similaire a été observée dans l’étude d’Illiano et coll.(18). L’échec fréquent dans le compartiment antérieur après sacro-hystéropexie pourrait s’expliquer par l’allongement de la paroi antérieure du vagin en cas de coexistence de prolapsus antérieur et du compartiment moyen avec un prolapsus minime du compartiment postérieur. Cette asymétrie peut être équilibrée par la création d’un apex vaginal de novo à parir de la partie supérieure de la paroi vaginale antérieure en cas de sacro-colpopexie.
Cependant, cette étape est difficile lors de l’exécution d’hystéropexie(19).
La promontofixation est très efficace, avec ou sans hystérectomie. L’hystérectomie pendant la promontofixaion offre un meilleur résultat anatomique dans le compartiment antérieur.
Résultats fonctionnels
Actuellement on attend des cliniciens qu’ils accordent autant d’importance au ressenti des patients qu’aux résultats anatomiques. En uro-gynécologie, les cliniciens doivent s’appuyer sur des mesures de qualité de vie pour évaluer l’impact de l’affection et des interventions.
La métaanalyse de Meriwether et coll. n’a montré aucune différence significative dans les résultats fonctionnels après promontofixation avec l’attitude conservatrice ou non de l’utérus(12). Néanmoins, d’autres études ont démontré un meilleur résultat subjectif et aux scores PFIQ-7 et PFDI-20 après promontofixation avec hystérectomie(17,20). Ces résultats n’ont pas été répliqués avec un suivi prolongé(18). Les résultats fonctionnels urinaires sont très limités, mais dans une étude, l’hystéropexie était associée à un risque majoré d’incontinence urinaire d’effort de novo(17). De plus, la dysurie s’est résolue moins fréquemment après sacro-hystéropexie(18).
La fonction sexuelle est un paramètre important pour certaines femmes quand il faut décider de conserver ou non leur utérus. La satisfaction sexuelle est une question très complexe qui dépend de l’interaction de plusieurs facteurs contributifs et l’utérus semble moins important.
L’hystérectomie peut conduire à une réduction de la lubrification vaginale, à un raccourcissement du vagin ainsi qu’à des douleurs au niveau des cicatrices d’incision chirurgicale pendant les rapports sexuels(21-24). Cependant, en cas de chirurgie du prolapsus, le soulagement complet de la sensation d’une boule vaginale, l’amélioration de l’image de soi et l’absence de douleur peuvent améliorer la sexualité après une hystérectomie pour prolapsus utérin(23,25-27). Bien qu’une étude ait montré une amélioration de la fonction sexuelle évaluée par les scores FSFI après sacro-hystéropexie(13), d’autres études n’ont trouvé aucune différence(18,28).
L’impact de la chirurgie cœlioscopique du prolapsus sur la qualité de vie est positif, qu’elle soit associée ou non à une hystérectomie. Bien que certaines études rapportent de meilleurs résultats en associant l’hystérectomie dans le suivi à court terme, ceux-ci n’ont pas été confirmés lors d’un suivi plus long. L’amélioration de la sexualité est comparable.
Morbidité et risque de complications
La conservation utérine réduit la durée opératoire et la morbidité per-et postopératoire(29). Néanmoins, le risque global de complications pendant ou après l’hystérectomie lors de la promontofixation est minime, car dans la plupart des cas, l’ablation d’un utérus de taille normale est une procédure sûre et rapide. Le risque de complications sévères lors de la promontofixaion était faible et comparable dans les groupes de conservation utérine et d’hystérectomie(17). Bien qu’un taux de 4 % de risque de complications de l’hystérectomie cœlioscopique soit acceptable dans le cas d’une anomalie utérine, les complications sont difficiles à accepter ou à justifier lorsque plus, le risque d’exposition prothéique après la promontofixation est augmenté jusqu’à 8 % en cas d’hystérectomie concomitante(30,31).
L’hystérectomie avant la promontofixation facilite la procédure et l’accessibilité. La présence d’un utérus volumineux dans la sacro-hystéropexie rend la dissection de l’espace recto-vaginal, la fixation au sacrum ou au promontoire et la fermeture péritonéale techniquement exigeante et peut prolonger considérablement le temps opératoire.
Il existe une possibilité minime, mais réelle que l’utérus apparemment normal soit en fait pathologique. Le risque rapporté était de 0,3 % pour les lésions cervicales précancéreuses de haut grade non reconnues(33-36) et de 1,3 % et 0,3 % pour l’hyperplasie atypique et/ou le cancer de l’endomètre chez les femmes ménopausées et préménopausées respectivement(32-39). Le risque de développer une pathologie précancéreuse ou maligne de novo n’est pas augmenté par la promontofixation. Cependant, la préservation de l’utérus nécessite la réalisation d’un bilan préopératoire intégrant un frottis cervico-vaginal ainsi qu’une échographie pelvienne pour exclure une pathologie utérine sous-jacente.
Préférence des femmes
Des études anciennes ont rapporté que près de 70 % des femmes préfèrent l’hystérectomie au moment de la chirurgie du prolapsus(3). Cependant, les femmes ont de plus en plus tendance à explorer les procédures de préservation de l’utérus pendant la prise en charge chirurgicale de leur prolapsus utérine plutôt que d’accepter une hystérectomie(11,40). Elles expriment souvent la crainte que l’hystérectomie puisse perturber leur état émotionnel, leur image corporelle, leur féminité ou leur qualité de vie en général(1,5,41-43). Particulièrement, les femmes en âge de procréer ont l’impression de perdre leur féminité après une hystérectomie(5,44). La préférence à l’égard de la conservation utérine était plus prononcée parmi des femmes avec plus haut niveau d’étude ou de revenus (> 80 000 dollars par an)(2,45). Les femmes préménopausées étaient deux fois plus susceptibles de demander la préservation de l’utérus(2).
Des enquêtes sur les préférences concernant l’hystérectomie dans le traitement du prolapsus ont montré qu’une majorité de femmes refuseraient l’hystérectomie si on leur présentait une alternative aussi efficace(1,8). De plus, si la préservation utérine montre des résultats probablement inférieurs, 21 à 46 % des femmes préfèrent toujours la conservation utérine(1,2).
Conclusion
Dans le passé, un prolapsus utérin sévère était traité par hystérectomie avec reconstruction pelvienne concomitante. Néanmoins, l’évolution des connaissances anatomiques et des techniques chirurgicales remet en question aujourd’hui la nécessité de l’hystérectomie(9). La décision finale peut dépendre de plusieurs facteurs, par exemple, la préférence du patient, le désir de préserver l’utérus, sa sexualité, l’avis d’expert, les facteurs hospitaliers, les risques de complications chirurgicales et les risques de malignité. Compte tenu du résultat anatomique, selon les études publiées, la promontofixation est très efficace, indépendamment de l’hystérectomie ou de la conservation utérine.
En ce qui concerne les résultats fonctionnels, les études ont démontré des résultats comparables à long terme concernant la résolution du prolapsus, les résultats fonctionnels et la satisfaction globale des patients dans les deux procédures. Des enquêtes auprès des femmes ont montré une préférence plus élevée pour la préservation utérine, en particulier dans le cas de résultats espérés tout aussi efficaces. Néanmoins, les techniques de préservation utérine ne conviennent pas à toutes les femmes et les contre-indications doivent être respectées.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :