Chirurgie
Publié le 17 mar 2021Lecture 8 min
Cure de prolapsus par promontofixation cœlioscopique en hospitalisation ambulatoire
C. BINELLI, Clinique Jules Verne, Nantes

La chirurgie ambulatoire est une procédure parfaitement adaptée à la chirurgie gynécologique. Elle concerne des patientes jeunes et des durées opératoires courtes. Les objectifs fixés par les tutelles sont d’augmenter les prises en charge ambulatoires à 50 % et projettent 70 % à l’horizon 2020. En 2014, elle représentait 54 % des actes opératoires en gynécologie dans notre service. Progressivement, des intervenions de chirurgie plus avancées ont été proposées dans le cadre de la chirurgie ambulatoire pour deux raisons. D’une part, grâce à l’amélioration du parcours de soins et l’utilisation d’outils permettant la gestion du risque pour les patientes tout au long de leur chemin clinique, depuis la consultation jusqu’à la visite post-opératoire. D’autre part, grâce à l’amélioration des techniques chirurgicales permettant des durées opératoires plus courtes et l’adaptation des protocoles d’anesthésie et d’analgésie per- et postopératoire.
La promontofixation coelioscopique a été décrite pour la première fois en 1994(1) et a su, avec l’évolution des techniques en chirurgie endoscopique, supplanter la voie abdominale(2,3). La voie cœlioscopie offre les mêmes taux de succès fonctionnel et anatomique, un taux comparable de complications, une diminution des pertes sanguines, ainsi qu’une diminution de la durée de séjour. En outre, il est clairement démontré que cette procédure ne présente que très peu de morbidité postopératoire précoce nécessitant un acte complémentaire. Cependant, elle est encore très majoritairement réalisée en hospitalisation conventionnelle et il n’y a que très peu de publications évaluant cette intervention dans le cadre de l’ambulatoire(4). Rappelons qu’en 2017, la durée moyenne de séjour DMS des PFC est de 2,8 jours selon les données de l’ARS.
C’est grâce à un appel à projet de la Fondation de l’avenir, dans le cadre du développement de la chirurgie ambulatoire, que nous avons pu mettre en place une étude concernant la chirurgie ambulatoire par promontofixation cœlioscopie (PFC). Le projet a comporté une étude prospective multicentrique sur deux ans avec trois centres investigateurs : le Dr C. Binelli à Nantes dans la clinique Jules Verne en étant l’investigateur principal, le Pr A. Agostini du CHU La Conception à Marseille et le Dr V. Villefranque du CH Simone Veil à Eaubonne. L’étude a comporté un volet médical sur la faisabilité de la PFC en ambulatoire et un volet économique, avec comparaison des coûts sur cohorte de patients témoins iden tiques aux critères d’inclusion dans l’étude.
Objectif principal : évaluer la faisabilité de la prise en charge en ambulatoire de la cure de pro lapsus par promontofixation cœlioscopie. Les critères principaux étaient le taux de conversion en hospitalisation conventionnelle et le nombre de réhospitalisations précoces (< 7 jours) en rapport avec l’intervention.
Objectifs secondaires :
évaluer le taux de complications (période < 1 mois) ; les complications péri- et postopératoires ont été classées selon la classification Clavien Dindo(5) ;
évaluer le taux de réhospitalisations (période < 1 mois) ;
évaluer le taux de satisfaction : remise d’un questionnaire d’autoévaluation simplifié, donné aux patientes lors de la visite postopératoire après 2 mois, utilisé pour l’évaluation des symptômes post-chirurgicaux PGI-I(6) (Patient global impression and improvement), validé dans la prise en charge des prolapsus génitaux.
Étude prospective multicentrique : PFC Ambulatoire
Patientes et méthode
L’étude observationnelle s’est déroulée de mai 2014 à mai 2016.
Les critères d’inclusion étaient : les patientes symptomatiques de prolapsus génital et relevant d’une cure chirurgicale, dans un périmètre de < 50 km et < 1 h, l’accord de l’anesthésiste selon les recommandations de la SFAR(7), acceptant la procédure ambulatoire avec consentement signé. Les patientes fragiles avec risque de chirurgie compliquée ou prolongée (surpoids IMC > 30, âge > 75 ans, ventre cicatriciel, etc.), avec environnement défavorable au domicile ou ne souhaitant pas de procédure ambulatoire ont été exclues de l’étude.
Soixante-treize patientes ont été inclues dans l’étude, avec une moyenne d’âge de 57,6 ans (écart type : 11,2 ans), la plus jeune ayant 40 ans et la plus âgée 76 ans. La parité moyenne est de 2,6 (ET : 0,9 enfants) ; IMC 24. Parmi les antécédents, 4,11 % des patientes (n = 3) présentaient un antécédent de prolapsus opéré et 49,6 % un antécédent de chirurgie abdominale ou pelvienne (kystes aux ovaires, appendicectomie, etc.). Aucun antécédent de chirurgie de fibrome n’a été noté.
Parmi les symptômes associés, on note 3,6 % d’incontinence urinaire d’effort et 20 % de constipation chronique.
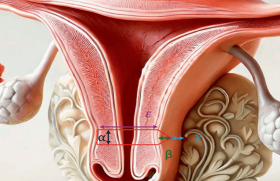
Toutes les patientes ont été évaluées sur le prolapsus selon la classification POP-Q et Baden Walker, plus communément utilisée à l’examen clinique, la répartition des stades des prolapsus était essentiellement des prolapsus complets des trois étages (figure 1).
Les procédures chirurgicales ont été réalisées par 5 opérateurs expérimentés dans les 3 centres investigateurs. Elles ont toutes été réalisées sous anesthésie générale avec pose d’une bandelette antérieure fixée à l’isthme utérin après ouverture de la cloison vésico-vaginale en bas et au promontoire sacré par des points non résorbables séparés. Une bandelette postérieure fixée aux muscles releveurs et au torus utérin a été mise en place de façon systématique par un centre investigateur (75 % de doubles bandelettes et 25 % de bandelette antérieure unique). La péritonisation antérieure et postérieure a été systématique. L’antalgie postopératoire a comporté une perfusion d’analgésique de niveau 1 (paracétamol) en association avec un anti-inflammatoire non stéroïdien. Une infiltration des orifices des trocarts est réalisée sous contrôle optique avec une solution de Naropéïne® 2 mg/ml, 20 cc.
Résultats
Paramètres opératoires : la durée d’intervention, de l’incision à la fermeture était de 1 h 40 en moyenne (écart-type de 30 min). Le temps d’occupation de la salle était de 2 h 20 (2 h 10 à 2 h 40). La patiente sort de salle d’opération, la sonde urinaire est retirée avec une perfusion laissée en salle de SSPI (salle de soins post-interventionnelle) et mise sur bouchon au retour en service d’ambulatoire. Deux complications peropératoires ont été révélées : une plaie de veine du para mètre (patiente sortie le jour même) et une hystérectomie subtotale, en raison d’un volumineux fibrome gênant la pose des bandelettes (patiente sortie à J1).
Les délais de récupération (après la fin de l’intervention) dans le service d’ambulatoire sont décrits dans le tableau 1.
En moyenne, la reprise de boisson se fait en 4 heures, la collation 5 h et la miction 6 h 30 après la fin de l’intervention. Sachant qu’en moyenne, l’intervention se termine vers 10 heures, la patiente est capable de déambuler à partir de 16 h 30 au plus tôt.
La prise en charge de la douleur est aussi un élément important pour la décision de départ. Au cours de la journée, les patientes en phase de récupération sont peu sollicitées et les douleurs ressenties varient en SSPI et en service ambulatoire de : aucune 41 %, légère 29 %, modérée 14 % et intense 3 %. à la sortie, 17 patientes sur les 73 ne se sont pas exprimées à propos de leur douleur. Sur 56 patientes qui se sont exprimées, on retrouve environ 80 % de patientes n’exprimant aucune douleur ou une douleur légère à modérée (tableau 2).
Taux de conversion des séjours d’hospitalisation ambulatoire en séjours en hospitalisation conventionnelle. La sortie des patientes a été validée dans 88 % des cas. Les patientes gardées en hospitalisation conventionnelle se répartissent selon le tableau 3.
Les 9 patientes hospitalisées sont sorties le lendemain, sans complication particulière. Toutes ces complications ont été classées grade I ou II selon la classification de Clavien Dindo (CDC). La douleur J + 1 lors de l’appel téléphonique du lendemain se répartit selon le tableau 4.
Parmi les complications du premier mois (19/73), on retrouve essentiellement des troubles liés à la constipation (13 cas) : 4 douleurs pelviennes, dont deux décrivant une dysurie sans signe de rétention échographique et deux problèmes de cicatrisation au niveau ombilical. Une réhospitalisation a été nécessaire pour constipation douloureuse à J1.
Concernant l’indice de satisfaction, il est très favorable à l’ambulatoire. Sur le questionnaire PGI-I, à la question : « si vous deviez refaire cette intervention, la referiez-vous en hospitalisation ambulatoire ? » 96,8 % répondent oui, et à la question : « recommanderiez-vous cette intervention à une amie ? », 100 % répondent oui.
Étude médicoéconomique sur l’intérêt de la PFC ambulatoire
L’objet de l’étude médico-économique était de comparer le coût de la prise en charge en ambulatoire avec le coût de prise en charge en hospitalisation complète (HC) dans le traitement du prolapsus génital. Les étapes de l’étude sont les suivantes :
sélection des patientes prises en charge en HC qui auraient pu être prises en charge en ambulatoire selon des critères médicaux ;
extraction des données statistiques liées à chaque séjour : nombre de journées, temps opératoires, actes chirurgicaux, examens complémentaires, etc. ;
calcul des coûts de prise en charge à partir des données de la comptabilité analytique 2015 ;
comparaison des recettes des séjours (tarifs 2015) pour calculer une marge.
Méthodologie de sélection des séjours en HC :
durée de séjour : la DMS de ces actes est de 2,6 ± 1,5 jours. Il a été décidé de ne conserver que les séjours de 1, 2 et 3 jours ;
actes et diagnostic associé (DA) : sélection des actes chirurgicaux compatibles avec un séjour en ambulatoire. De la même façon, certains DA, réalisés lors de la visite anesthésique préopératoire, ne sont pas compatibles avec l’ambulatoire. Les patientes ayant eu un de ces DA ont été retirées du groupe HC ;
autres critères : les patientes du groupe ambulatoire doivent respecter des conditions d’âge (< 75 ans) et d’indice de masse corporelle (IMC < 30). Les patientes du groupe HC respectent aussi ces critères.
Ainsi, le respect des différents critères a permis de définir un groupe d’« hospitalisation conventionnelle » (HC) final de 29 patientes, qui a été com paré à un panel de 23 patientes prises en charge en hospitalisation ambulatoire (HA) à la clinique Jules Verne, uniquement pour des raisons d’analyse de comptabilité. La répartition des groupes de patientes est détaillée dans le tableau 5 et montre le caractère homogène des différents groupes, permettant ainsi de mieux objectiver l’intérêt économique en fonction de la durée de séjour.
L’analyse en détail des postes figure sur le tableau 6.
Depuis 2014 le GHS ambulatoire est devenu le même que le GHS niveau 1 en HC. Les différences portent essentiellement sur des facturations d’hébergement et de chambre seule.
En conclusion de l’analyse économique, on peut résumer ainsi les marges réalisées en fonction de la durée de séjour : avec une marge positive de 228,2 € pour une hospitalisation ambulatoire et une marge négative de -53 € pour une hospitalisation complète en moyenne (tableau 7), seule l’hospitalisation complète de 1 jour permet de dégager une marge faible et moins importante que l’hospitalisation ambulatoire (figure 2).
Remerciements au Dr Fanny Gachet
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :